Chuyên đề Tuần 2: Thủng Ruột Non
Có thể bạn quan tâm
1. Lịch sử
Thủng dạ dày tá tràng do loét đã được lâm sàng được công nhận bởi 1799,nhà phẫu thuật thành công đầu tiên của loét dạ dày tá tràng là Ludwig Heusner người Đức vào năm 1892
Tuy nhiên, không phải của các phương pháp này được chứng minh là hữu ích, và một số biến chứng sau phẫu thuật, bao gồm cả tỷ lệ cao tái phát loét. Hiện nay, ở những bệnh nhân bị thủng dạ dày, đơn giản đóng cửa thủng do loét thường được thực hiện hơn là cắt bỏ dạ dày
Trong Thế chiến I, tỷ lệ tử vong sau chấn thương bị cô lập của ruột non và đại tràng là khoảng 66% và 59%, tương ứng. Các lý do có thể cho tỉ lệ tử vong cao và tỷ lệ mắc bệnh tại thời điểm đó có thể có được liên quan đến các yếu tố sau:
ü Kiến thức trong lĩnh vực chấn thương ruột và cơ chế sinh lý bệnh không đầy đủ.
ü Kỹ năng lâm sàng và các kỹ thuật chẩn đoán cho phép phát hiện sớm các thương tích như vậy là thiếu.
ü Dung dịch tiêm truyền dung dịch muối hoặc truyền máu không được sử dụng trong việc quản lý mất máu và những thay đổi về huyết động học của những bệnh nhân này.
ü Không có thuốc kháng sinh đã có sẵn.
ü Mở bụng không nên chấn thương bụng.
ü Các thao tác kỹ thuật để đánh giá tổn thương ruột và huy động tăng dần và giảm dần ruột kết thường không được khuyến khích.
Trong những năm đầu của Thế chiến II, Ogilvie, một bác sĩ phẫu thuật hàng đầu trong quân đội Anh, đề nghị hậu môn giả cho tất cả các trường hợp tổn thương đại tràng,nhưng ông chưa thuyet phục được các nhà chức trách vì con số tử vong không thay đổi so với trước kia.
Trong các cuộc chiến tranh Hàn Quốc và Việt Nam, đặc biệt là trong việc quản lý của các tổn thương đại tràng trái, hậu môn giả rất thường được sử dụng. Đến cuối năm 1980, sửa chữa phục hồi đã được coi là chiến lược quản lý của sự lựa chọn, và nó đã thay thế việc sử dụng phẩu thuật làm hậu môn tạm để điều trị bệnh nhân dân sự ở hầu hết các bệnh viện ở Hoa Kỳ, Vương quốc Anh, Châu Âu, và Úc. Hiện nay, sửa chữa phục hồi chính là sử dụng rộng rãi cho các tổn thương ruột.
2.Vấn đề
Thủng ruột cao ,dịch viêm có thể lưu trữ tự do hoặc tồn đọng khu trú.Thủng tự do xảy ra khi dịch ruột tràn tự do vào trong ổ bụng, gây viêm phúc mạc lan tỏa (ví dụ, thủng tá tràng hay dạ dày). Có thủng xảy ra khi một lỗ đầy đủ độ dày được tạo ra bởi một vết loét, nhưng dịch viêm đổ ra được ngăn chặn bởi vì bức tường tiếp giáp các cơ quan ra khỏi khu vực (như xảy ra, ví dụ, khi một vết loét tá tràng thể thâm nhập vào tuyến tụy).
Thủng ruột thấp hơn (ví dụ, ở những bệnh nhân với viêm túi thừa cấp tính hoặc viêm ruột thừa cấp tính) kết quả trong ô nhiễm trong phúc mạc tự do.
3.Dịch tễ học
Tần số
Ở trẻ em, chấn thương ruột non sau chấn thương bụng thẳng thường là không thường xuyên, với một tỷ lệ 1-7%. Bằng chứng cho thấy, tuy nhiên, đó là tỷ lệ các thương tích đang gia tăng.
Ở người lớn, lỗ của bệnh loét dạ dày tá tràng là một nguyên nhân phổ biến của bệnh suất và tử vong với bụng cấp tính cho đến nửa sau của thế kỷ 20.Tỷ lệ đã giảm song song với sự suy giảm chung trong sự phổ biến của bệnh loét dạ dày tá tràng. Thủng loét tá tràng phổ biến hơn 2-3 lần thủng loét dạ dày. Khoảng 1 / 3 thủng dạ dày do ung thư dạ dày.
Khoảng 10-15% bệnh nhân với viêm túi thừa cấp tính phát triển thủng tự do. Mặc dù hầu hết các tập phim của thủng túi thừa được giới hạn trong khu vực nang túi thừa hoặc khung xương chậu, bệnh nhân thỉnh thoảng có dấu hiệu tổng quát viêm phúc mạc. Tỷ lệ tử vong chung là tương đối cao (20-40%), chủ yếu là do biến chứng, chẳng hạn như sốc nhiễm trùng và suy đa cơ quan.
Ở những bệnh nhân cao tuổi, viêm ruột thừa cấp tính có tỷ lệ tử vong của 35% và tỷ lệ mắc bệnh của 50%. Một yếu tố chính góp phần vào bệnh suất và tử vong ở những bệnh nhân này là sự hiện diện của 1 hoặc nhiều điều kiện khắc nghiệt y tế cùng tồn tại với, nhưng trước thời viêm ruột thừa.
Tổn thương đại tràng nội soi liên quan không phải là một nguyên nhân phổ biến của thủng. Ví dụ, lỗ liên quan đến chụp tụy ngược dòng (ERCP) xảy ra trong khoảng 1% bệnh nhân.

4.Nguyên nhân
Thâm nhập chấn thương ngực hoặc bụng (ví dụ như, thương tích dao) – Trong trường hợp chấn thương thâm nhập, ruột non là tạng ổ bụng thường bị tổn thương nhất, bởi vì nó là cuộn ở bụng và chiếm phần lớn diện tích của khoang màng bụng . Ngoài ra, ruột non là gắn liền với một mạc treo và có tính di động cao.
ü Chấn thương xuyên bụng dạ dày phổ biến ở trẻ em hơn là ở người lớn và bao gồm liên quan đến xe chấn thương, chấn thương tay lái xe đạp, và hội chứng thắt dây an toàn.
ü Uống aspirin, thuốc chống viêm không steroid (NSAIDs), [4] và steroid đường ruột thủng do các nguyên nhân như vậy là đặc biệt quan sát thấy ở những bệnh nhân cao tuổi. Quy định NSAID cho bệnh nhân với bệnh túi thừa tăng nguy cơ thủng đại tràng.

ü Sự hiện diện của một điều kiện thuận lợi:bệnh loét dạ dày tá tràng, viêm ruột thừa cấp tính, viêm túi thừa cấp tính, và viêm túi thừa Meckel. Thực tế, viêm ruột thừa cấp tính vẫn là một trong những nguyên nhân phổ biến của thủng ruột ở bệnh nhân cao tuổi và biểu hiện triệu chứng rất mơ hồ.
ü Tổn thương đường ruột liên quan đến nội soi – Chấn thương có thể xảy ra với ERCP và nội soi đại tràng
ü Nội soi đường mật và sự di cư của các stent đường mật vào ruột có thể gây thủng ruột.
ü Thủng đường ruột là một biến chứng của phẫu thuật nội soi – Các yếu tố có thể khiến bệnh nhân biến chứng này là béo phì, mang thai, viêm ruột cấp tính và mãn tính, tắc ruột.
ü Nhiễm trùng do vi khuẩn nhiễm trùng do vi khuẩn (ví dụ, sốt thương hàn) có thể được phức tạp do thủng ruột trong khoảng 5% bệnh nhân. Thủng ở những bệnh nhân này có thể bất ngờ xảy ra sau khi tình trạng của họ đã bắt đầu cải thiện.
ü Bệnh viêm ruột, thủng ruột có thể xảy ra ở những bệnh nhân bị viêm loét đại tràng cấp tính, và thủng hồi tràng có thể xảy ra ở những bệnh nhân bị bệnh Crohn.
ü Thủng thứ phát thiếu máu cục bộ đường ruột (ví dụ, viêm đại tràng thiếu máu cục bộ)
ü Thủng ruột do bệnh ác tính trong ổ bụng, lymphoma, hay di căn ung thư biểu mô thận – Ngay cả lành tính khối u, chẳng hạn như các khối u desmoid (ví dụ, những người có nguồn gốc từ các mô sợi của mạc treo), có thể gây thủng ruột.
ü Xạ trị của ung thư biểu mô cổ tử cung và khối u ác tính khác trong ổ bụng – Điều này có các biến chứng muộn, bao gồm tắc nghẽn ruột và thủng ruột
ü Viêm mạch hoại tử – u hạt Wegener của ảnh hưởng đến nội tạng, mặc dù không phổ biến, có thể gây loét và thủng.
ü Cấy ghép thận – Sau khi cấy ghép thận, thủng đường tiêu hóa có thể xảy ra như là một biến chứng . Trong những trường hợp này, thủng thường liên quan đến việc sử dụng liều cao thuốc ức chế miễn dịch, điều trị sử dụng trong giai đoạn hậu phẫu sớm và quản lý của tập từ chối cấp tính
ü Nuốt phải các chất ăn da – Tình cờ hay cố ý uống các chất ăn da có thể dẫn đến thủng ruột cấp tính và viêm phúc mạc. Trì hoãn thủng có thể xảy ra đến 4 ngày sau khi tiếp xúc với axit.
ü Nguyên nhân khác (ví dụ, tăm xỉa răng) – Đây có thể gây thủng thực quản, dạ dày, ruột non, trong ổ bụng bị nhiễm trùng, viêm phúc mạc, nhiễm trùng huyết.
5.Sinh lý bệnh
Thông thường, dịch dạ dày tương không có sự diện của vi khuẩn và các vi sinh vật khác vì độ axit gian miệng ống của nó cao. Hầu hết những người kinh nghiệm chấn thương bụng có chức năng dạ dày bình thường và không có nguy cơ nhiễm khuẩn sau khi thủng dạ dày. Tuy nhiên, những người có vấn đề về dạ dày từ trước có nguy cơ ô nhiễm phúc mạc với thủng dạ dày. Việc rò rỉ các dịch dạ dày có tính axit vào trong khoang phúc mạc thường là kết quả trong hóa học dẫn đén viêm phúc mạc. Nếu rò rỉ không phải là đóng kín và các hạt thức ăn đến khoang phúc mạc, viêm phúc mạc hóa học là yếu tố thuận lợi phát triển dần dần của các vi khuẩn viêm phúc mạc. Bệnh nhân có thể được miễn phí các triệu chứng trong nhiều giờ giữa các chất hóa học ban đầu, viêm phúc mạc và sau đó sự xuất hiện của vi khuẩn viêm phúc mạc.
Các vi sinh của ruột non thay đổi từ đoạn xa gần của nó . Một vài vi khuẩn cư trú trong phần gần của ruột non, trong khi các phần xa của ruột non (ruột chay và hồi tràng) có chứa sinh vật hiếu khí (ví dụ, Escherichia coli) và một tỷ lệ phần trăm cao hơn của các sinh vật kỵ khí ( ví dụ , Bacteroides fragilis).Như vậy, khả năng trong ổ bụng hoặc nhiễm trùng vết mổ được tăng lên với thủng ruột xa .
Sự hiện diện của vi khuẩn trong khoang phúc mạc kích thích một dòng của các tế bào viêm cấp tính. Mạc nối và nội tạng có xu hướng khu trú hóa và kích hoạt các mạng hệ thống viêm nhiễm, tạo phản ứng viêm . (Điều này thường xảy ra thủng ruột già.) Tình trạng thiếu oxy trong khu vực tạo điều kiện cho sự phát triển của vi khuẩn yếm khí và sản xuất suy giảm của các hoạt động diệt khuẩn của cầu hạt, dẫn đến hoạt động thực bào tăng của cầu hạt, suy thoái của các tế bào, tăng tạo của chất lỏng tạo thành áp xe , hiệu ứng thẩm thấu, sự thay đổi thêm chất lỏng vào khu vực áp xe, và mở rộng ổ áp xe bụng. Nếu không được điều trị, nhiễm trùng, nhiễm trùng tổng quát, suy đa cơ quan, và sốc có thể xảy ra.
6.Trình bày
Bệnh sử
Một tiền sử bệnh cẩn thận thường cho thấy nguồn gốc của vấn đề, sau đó được xác nhận bằng cách kiểm tra lâm sàng và các kết quả nghiên cứu X quang.Nguyen nhân có thể bao gồm những điều sau đây:
ü Thâm nhập chấn thương hoặc chấn thương cùn ngực hoặc bụng
ü Aspirin, NSAID, hoặc steroid uống, đặc biệt ở những bệnh nhân lớn tuổi
ü Điều trị cho bệnh loét dạ dày tá tràng hoặc viêm đại tràng loét, thủng do viêm loét đại tràng cấp tính (thường được xác định bởi lịch sử của bệnh tiểu học và kết quả điều tra trong quá khứ)
ü Đau bụng
ü Nôn – Điều này xảy ra, mặc dù phổ dụng, bệnh nhân với một vết loét đục. Ói mửa là, tuy nhiên, thường xuyên lưu ý ở những bệnh nhân với viêm túi mật cấp tính. Ở những bệnh nhân với viêm ruột thừa, đau đớn hầu như luôn luôn đi trước nôn mửa 3-4 giờ. Trò chuyện là sự thật trong viêm dạ dày ruột.
ü Nấc cục – Đây là một triệu chứng muộn thường gặp ở các bệnh nhân bị loét đường tiêu hóa đục thủng .
ü Lịch sử của du lịch hoặc cư trú tại các vùng nhiệt đới, với các triệu chứng gợi ý bệnh sốt thương hàn (ví dụ, sốt, đau bụng, căng bụng, táo bón, nôn mửa ra mật)
ü Tiền căn nội soi
ü Lịch sử các bệnh mãn tính, chẳng hạn như viêm loét đại tràng
![]() Hãy hỏi bệnh nhân về thời điểm khởi đầu của đau, thời gian và vị trí của cơn đau, đặc điểm của đau, yếu tố làm giảm và tình tiết tăng nặng, và các triệu chứng khác liên quan đến đau bụng. Một lịch sử của các cuộc tấn công tương tự cũng có thể đề nghị các nguyên nhân.
Hãy hỏi bệnh nhân về thời điểm khởi đầu của đau, thời gian và vị trí của cơn đau, đặc điểm của đau, yếu tố làm giảm và tình tiết tăng nặng, và các triệu chứng khác liên quan đến đau bụng. Một lịch sử của các cuộc tấn công tương tự cũng có thể đề nghị các nguyên nhân.
![]() Như dao đâm, nghiêm trọng, khởi phát đột ngột, đau thượng vị đánh thức bệnh nhân từ giấc ngủ thường cho thấy loét dạ dày tá tràng đục thủng .Phân biệt này từ các điều kiện như viêm túi mật và viêm tụy.Không đau thủng một vết loét dạ dày tá tràng có thể xảy ra với việc sử dụng steroid. Sự hiện diện của đau vai cho thấy sự tham gia của phúc mạc đỉnh của cơ hoành.
Như dao đâm, nghiêm trọng, khởi phát đột ngột, đau thượng vị đánh thức bệnh nhân từ giấc ngủ thường cho thấy loét dạ dày tá tràng đục thủng .Phân biệt này từ các điều kiện như viêm túi mật và viêm tụy.Không đau thủng một vết loét dạ dày tá tràng có thể xảy ra với việc sử dụng steroid. Sự hiện diện của đau vai cho thấy sự tham gia của phúc mạc đỉnh của cơ hoành.
![]() Ở những bệnh nhân cao tuổi, xem xét khả năng của viêm túi thừa đục hoặc viêm ruột thừa cấp tính vỡ nếu cơn đau nằm ở vùng bụng dưới. Khoảng 30-40% bệnh nhân cao tuổi với viêm ruột thừa cấp tính có mặt hơn 48 giờ sau khi bắt đầu đau bụng. (Trình bày trễ thường là liên quan với tăng nguy cơ thủng.) Bệnh nhân cao tuổi có thể bị đau tối thiểu.
Ở những bệnh nhân cao tuổi, xem xét khả năng của viêm túi thừa đục hoặc viêm ruột thừa cấp tính vỡ nếu cơn đau nằm ở vùng bụng dưới. Khoảng 30-40% bệnh nhân cao tuổi với viêm ruột thừa cấp tính có mặt hơn 48 giờ sau khi bắt đầu đau bụng. (Trình bày trễ thường là liên quan với tăng nguy cơ thủng.) Bệnh nhân cao tuổi có thể bị đau tối thiểu.
![]() Ở người lớn trẻ tuổi với đau ở phần bụng dưới, hãy xem xét viêm ruột thừa đục như là một chẩn đoán có thể. Viêm ruột thừa cấp tính với thủng đột ngột thường liên quan với bệnh tật của vài giờ.Cơn đau thường khu trú ở phần dưới bên phải của bụng, trừ khi quá trình bệnh đã tiến triển đến viêm phúc mạc tổng quát. Ở phụ nữ trẻ, cũng xem xét u nang buồng trứng vỡ và áp xe tuboovarian vỡ trong chẩn đoán phân biệt:
Ở người lớn trẻ tuổi với đau ở phần bụng dưới, hãy xem xét viêm ruột thừa đục như là một chẩn đoán có thể. Viêm ruột thừa cấp tính với thủng đột ngột thường liên quan với bệnh tật của vài giờ.Cơn đau thường khu trú ở phần dưới bên phải của bụng, trừ khi quá trình bệnh đã tiến triển đến viêm phúc mạc tổng quát. Ở phụ nữ trẻ, cũng xem xét u nang buồng trứng vỡ và áp xe tuboovarian vỡ trong chẩn đoán phân biệt:
Khám
§ Dấu hiệu chung xuất hiện và quan trọng – dấu hiệu quan trọng và đánh giá cho bất kỳ thay đổi huyết động học. (Hãy xung và các số đo huyết áp với các bệnh nhân nằm trên giường và ngồi, và lưu ý bất kỳ thay đổi tư thế.)
§ Kiểm tra vùng bụng : cho bất kỳ dấu hiệu nào của chấn thương bên ngoài, mài mòn, và / hoặc Bầm xuất huyết dưới. Quan sát mẫu hơi thở của bệnh nhân và các phong trào bụng với hơi thở, và lưu ý bất kỳ đầy bụng chướng hơi hoặc mất màu. (Trong bệnh loét dạ dày đục thủng, bệnh nhân nằm bất động, đôi khi với đầu gối gập lại, và bụng được mô tả là boardlike.)
§ Cẩn thận sờ toàn bộ vùng bụng, lưu ý bất kỳ khối lượng hoặc đau.Nhịp tim nhanh, sốt, và đau bụng tổng quát có thể gợi ý viêm phúc mạc. Bụng đầy đặn và nhất quán không được chín có thể là dấu hiệu của xuất huyết trong ổ bụng.
§ Nhạy cảm trên bộ gõ có thể gợi ý viêm phúc mạc.
§ Âm thanh ruột thường vắng mặt trong viêm phúc mạc tổng quát.
§ Trực tràng và âm đạo và kiểm tra vùng chậu bằng 2 tay – Những kỳ thi có thể giúp đỡ trong việc đánh giá các điều kiện như viêm ruột thừa cấp tính, áp xe buồng trứng vỡ, và viêm túi thừa cấp tính bể
.
Chẩn đoán phân biệt
ü Bệnh loét dạ dày
ü Vị viêm
ü Viêm tụy cấp
ü Viêm túi mật, đau bụng mật
ü Màng trong dạ con
ü Cấp tính viêm dạ dày ruột
ü Buồng trứng xoắn
ü Viêm vùng chậu
ü Cấp salpingitis
ü Bệnh túi thừa
ü Cấp tính viêm ruột thừa
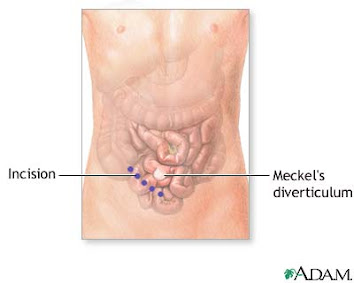
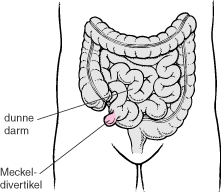
ü Meckel diverticulum
ü Sốt thương hàn
ü Thiếu máu cục bộ viêm đại tràng
ü Bệnh Crohn
ü Bệnh viêm ruột
ü Viêm đại tràng
ü Táo bón
7.Giải phẩu hoc:
Các khoang phúc mạc được lót bằng một lớp duy nhất của các tế bào trung biểu mô, mô liên kết (bao gồm cả collagen), mô đàn hồi, các đại thực bào và tế bào mỡ. Phúc mạc đỉnh bao gồm khoang bụng (ví dụ, thành bụng, cơ hoành, xương chậu), phúc mạc tạng bao gồm tất cả các nội tạng trong ổ bụng, tạo thành một khoang đó là hoàn toàn kèm theo ngoại trừ ở hai đầu mở của ống dẫn trứng.
Các khoang phúc mạc được chia mạc treo đại tràng ngang. Các mạc nối lớn kéo dài từ mạc treo đại tràng ngang và từ cực dưới của dạ dày để dòng khoang phúc mạc. Các cơ quan bụng, chẳng hạn như tuyến tụy, tá tràng, và tăng dần và giảm dần ruột non, được đặt trong không gian trước sau phúc mạc, thận, niệu quản, và tuyến thượng thận được tìm thấy trong không gian sau phúc mạc sau. Các cơ quan khác bụng, gan, dạ dày, túi mật, lá lách, ruột chay, hồi tràng, đại tràng ngang, đại tràng xích-ma, manh tràng, và các phần khác được tìm thấy trong khoang phúc mạc.
Một lượng nhỏ chất lỏng đủ để cho phép sự chuyển động của các cơ quan là thường hiện diện trong không gian phúc mạc. Chất lỏng này được bình thường thuộc về giống huyết thanh (protein nội dung của <30 g / L, <300 bạch cầu / ml). Trong sự hiện diện của nhiễm trùng, số lượng này làm tăng chất lỏng, protein > 30 g / L, và các tế bào máu (bạch cầu) trung tính > 500 WBCs / mlàdich rỉ.
8.Choáng
ü Phẫu thuật là chống chỉ định trong sự hiện diện của chống chỉ định chung để gây mê và phẫu thuật lớn, chẳng hạn như suy tim nặng, suy hô hấp, hoặc suy đa cơ quan.
ü Phẫu thuật là chống chỉ định nếu bệnh nhân từ chối các hoạt động và không có bằng chứng tồn tại tổng quát viêm phúc mạc.
ü Phẫu thuật là chống chỉ định nếu một bữa ăn tương phản khẳng định niêm phong tự phát của các thủng (ví dụ như thủng do loét tá tràng) và bệnh nhân thích một phương pháp không phẫu thuật.
9.Phòng thí nghiệm nghiên cứu
ü Hoàn thành tế bào máu (CBC)
ü Các thông số gợi ý nhiễm (ví dụ, tăng bạch cầu), tăng bạch cầu có thể vắng mặt ở những bệnh nhân cao tuổi.
ü Cô đặc khối lượng tế bào máu – Điều này cho thấy một sự thay đổi của chất lỏng mạch.
ü Xét nghiệm sinh hóa cho sinh vật hiếu khí và kỵ khí
ü Chức năng gan- thận
10.Hình ảnh
Ø X quang ngực thẳng đứng được công nhận là kiểm tra điều tra đầu tiên thích hợp nhất khi một thủng dạ dày tá tràng. Tuy nhiên, trong khoảng 30% bệnh nhân, không khí có thể được xác định . Vì vậy, một thẳng đứng X quang ngực trước –sau là không đủ nhạy cảm để loại trừ tràn khí màng bụng ở bệnh nhân có biểu hiện đau bụng trên.
Ø X quang nằm ngửa và thẳng của bụng là bước đầu tiên phổ biến nhất trong việc đánh giá chẩn đoán hình ảnh bệnh nhân trình bày với tiền căn và / hoặc các dấu hiệu lâm sàng gợi ý thủng ruột. Kết quả gợi ý của thủng bao gồm những điều sau đây:
Ø Liềm hơi dưới hoành– Nếu số lượng của không khí miễn phí là đủ lớn, sự hiện diện của nó có thể được quan sát trên X quang nằm ngửa bụng, cho phép định nghĩa rõ ràng của bề mặt bên trong và bên ngoài các bức tường của ruột.


Ø Hình cong lưởi liềm của dây chằng có thể nhìn thấy là một cấu trúc xiên kéo dài từ góc phần tư phía trên bên phải đối với rốn, đặc biệt là khi số lượng lớn khí có mặt ở hai bên của dây chằng.
Ø Mức độ không khí, chất lỏng này được chỉ định bởi sự hiện diện của tràn dịch / tràn khí trong phúc mạc/ trong ổ bụng trên X quang bụng .
Ø Nội soi :phương tiện chuẩn đoán nhờ sự tương phản X quang đường uống hoặc thông qua một ống thông mũi dạ dày có thể được sử dụng như một công cụ chẩn đoán thuốc hỗ trợ cho phát hiện bất kỳ rò rỉ trong phúc mạc.
Ø Siêu âm bụng: cũng có thể cung cấp đánh giá nhanh chóng của gan, lá lách, tuyến tụy, thận, buồng trứng, tuyến thượng thận, và tử cung.
Ø Điện toán cắt lớp (CT) quét của bụng – phương thức này có thể là một công cụ có giá trị điều tra, cung cấp thông tin khác biệt giữa các hình thái không thể đạt được với đồng bằng chụp X quang hoặc siêu âm.
Ø CT có thể cung cấp bằng chứng thủng khu trú (ví dụ như đục lỗ loét tá tràng) rò rỉ trong khu vực của túi mật và sườn bên phải có hoặc không có không khí tự do là rõ ràng.
Ø Quét CT có thể hiển thị những thay đổi viêm trong các mô mềm manh tràng và áp xe đầu mối do viêm túi thừa (có thể bắt chước thủng do ung thư đại tràng).
Ø CT scan có thể không cung cấp bằng chứng dứt khoát chụp ảnh phóng xạ của viêm túi thừa Meckel bị thủng.

11. Y tế trị liệu
Cơ sở chính của điều trị thủng ruột là phẫu thuật khẩn cấp chăm sóc y tế bao gồm các bước sau :
Ø Thiết lập đường vào tĩnh mạch, và bắt đầu điều trị tinh thể ở những bệnh nhân có dấu hiệu lâm sàng của tình trạng mất nước hoặc nhiễm trùng huyết.
Ø Không cho bất cứ điều gì qua đường miệng.
Ø Bắt đầu tiêm tĩnh mạch kháng sinh cho bệnh nhân có dấu hiệu của nhiễm trùng huyết. Thuốc kháng sinh nên bao gồm sinh vật hiếu khí và kỵ khí. Mục tiêu của điều trị kháng sinh để tiêu diệt nhiễm trùng và để giảm thiểu các biến chứng sau phẫu thuật liên quan.
Tuy nhiên, nếu các triệu chứng và dấu hiệu tổng quát viêm phúc mạc vắng mặt, một chính sách không phẩu thuật, hay can thiệp ngoại khoa có thể được sử dụng với điều trị kháng sinh chống lại các vi khuẩn gram âm và kỵ khí.
Kháng sinh
Thuốc kháng sinh đã chứng minh hiệu quả trong việc giảm tỷ lệ nhiễm trùng vết mổ sau phẫu thuật và trong việc cải thiện kết quả ở những bệnh nhân bị nhiễm trùng phúc mạc và nhiễm trùng huyết.
Ø Metronidazole (Flagyl) thường được sử dụng kết hợp với một aminoglycoside để cung cấp vùng phủ sóng rộng gram âm và kỵ khí. Đây là một sản phẩm tương tác với deoxyribonucleic acid (DNA) để gây ra một tổn thất của cấu trúc DNA xoắn và vỡ sợi, dẫn đến sự ức chế tổng hợp protein và tế bào chết các vi khuẩn nhạy cảm. Dành cho người lớn liều dùng là 7,5 mg / kg IV trước khi phẫu thuật. Trẻ em liều 15-30 mg / kg / ngày IV chia thầu / tid trong 7 d. Nó là một loại thuốc B mang thai.
Ø Gentamicin (Garamycin, Genoptic, Gentacidin) là một kháng sinh aminoglycoside với bảo hiểm gram âm. Nó được sử dụng kết hợp với một đại lý chống lại các sinh vật gram dương và bao gồm các vi khuẩn yếm khí.Mặc dù nó không phải là DOC, hãy xem xét gentamicin nếu các penicillin hoặc các thuốc ít độc hại hơn là chống chỉ định, khi chỉ định lâm sàng, và nhiễm trùng hỗn hợp gây ra bởi dễ bị tụ cầu và các sinh vật gram âm. Phác đồ điều trị dùng thuốc rất nhiều, điều chỉnh liều dựa trên CrCl và những thay đổi về khối lượng phân phối. Nó có thể được cho IV / IM. Ở người lớn, liều tải trước khi phẫu thuật là 2 mg / kg IV, sau đó, liều dùng là 3-5 mg / kg / ngày chia tid / qid. Ở trẻ sơ sinh, liều dùng là 7,5 mg / kg / d IV chia tid. Ở trẻ em, liều dùng 6-7,5 mg / kg / d IV chia tid. Nó là một loại thuốc mang thai C.
Ø Cefotetan (Cefotan) là một cephalosporin thế hệ thứ hai, ức chế vi khuẩn tổng hợp thành tế bào bằng cách liên kết tới 1 hoặc nhiều hơn của các protein liên kết penicillin. Nó ức chế bước transpeptidation cuối cùng của peptidoglycan tổng hợp, kết quả là cái chết của tế bào. Người lớn liều dùng là 2 g IV một lần trước khi phẫu thuật. Ở trẻ ❤ tháng, liều lượng không được thành lập. Trong những> 3 tháng, liều dùng là 30-40 mg / kg IV một lần trước khi phẫu thuật. Nó là một loại thuốc B mang thai.
Ø Cefoxitin (Mefoxin) cũng là một cephalosporin thế hệ thứ hai, ức chế vi khuẩn tổng hợp thành tế bào bằng cách liên kết tới 1 hoặc nhiều hơn của các protein liên kết penicillin. Nó ức chế bước transpeptidation cuối cùng của peptidoglycan tổng hợp, kết quả là cái chết của tế bào. Người lớn liều 2 g IV một lần trước khi phẫu thuật, theo sau là 4 liều 2 g IV q4-6h. Ở trẻ ❤ tháng, liều lượng không được thành lập. Trong những> 3 tháng, liều dùng là 30-40 mg / kg IV trước khi phẫu thuật, theo sau là 3 liều 2 g IV q4-6h 24 giờNó là một loại thuốc B mang thai.
Ø Cefoperazone sodium (Cefobid) là một cephalosporin thế hệ thứ ba, ức chế vi khuẩn tổng hợp thành tế bào bằng cách liên kết với 1 hoặc nhiều các protein liên kết penicillin. Nó ức chế bước transpeptidation cuối cùng của peptidoglycan tổng hợp, kết quả là cái chết của tế bào. Dành cho người lớn liều dùng là 2-4 g / d IV chia q12h. Trẻ em dùng thuốc là 100-150 mg / kg / d IV chia q8-12h, không vượt quá 12 g / d. Nó là một loại thuốc B mang thai.
12. Phẫu thuật trị liệu
Mục tiêu của điều trị phẫu thuật như sau:
Ø Để khắc phục vấn đề giải phẫu học cơ bản
Ø Để khắc phục nguyên nhân gây ra viêm phúc mạc
Ø Để loại bỏ bất vật lạ bên ngoài trong khoang phúc mạc có thể ức chế chức năng bạch cầu và thúc đẩy sự phát triển của vi khuẩn (ví dụ như, phân, thức ăn, mật, tiết dạ dày hoặc ruột, máu).
Chia sẻ:
- X
Có liên quan
Từ khóa » Thủng Ruột Non Bệnh Học
-
Khâu Thủng Ruột Non Bằng Phẫu Thuật Nội Soi | Vinmec
-
Thủng Cấp Tính đường Tiêu Hóa - Phiên Bản Dành Cho Chuyên Gia
-
Những điều Cần Biết Về Bệnh Thủng Dạ Dày Và Thủng Ruột Non
-
Các Bệnh Lý ở Ruột Non
-
Thủng Ruột Non, Viêm Phúc Mạc Nguy Kịch Do Nuốt Mảnh Xương
-
PHẪU THUẬT NỘI SOI KHÂU THỦNG RUỘT NON - Health Việt Nam
-
Các Dấu Hiệu CT Trong Thủng Ruột Non
-
Tắc Ruột Non: Nguyên Nhân Và Dấu Hiệu Nhận Biết
-
Tắc Ruột Non: Nguyên Nhân, Triệu Chứng Và Cách điều Trị
-
Thủng đường Tiêu Hóa – Wikipedia Tiếng Việt
-
Hóc Xương Gà Thủng Ruột Non Sau Bữa Liên Hoan Năm Mới
-
Bệnh Học Ngoại Khoa Thủng Dạ Dày Tá Tràng
-
Giải Phẫu Bệnh Học: Ruột Non Và đại Tràng (P1) | BvNTP
-
[PDF] Thủng Ruột Non Do Nuốt Tăm Tre: Chẩn đoán Và điều Trị