Giải Phẫu Tim Và Mạch Máu Lớn - Lâm Sàng Tim Bẩm Sinh
Có thể bạn quan tâm
Van tổ chim
Van tổ chim – van động mạch (van động mạch chủ, van động mạch phổi) kết nối tâm thất và đại động mạch đảm bảo dòng máu đi một chiều. Cấu tạo van bao gồm: vòng van, lá van và mép van.
Đặc điểm của van tổ chim không có các cấu trúc dưới van (dây chằng và cột cơ). Vì vậy cấu tạo van tổ chim đơn giản hơn van nhĩ thất và quá trình đóng mở chủ yếu là quá trình thụ động. Van động mạch đóng dưới tác dụng của trọng lực do cột máu trong lòng động mạch tạo nên trong thì tâm trương, trái ngược với đóng van nhĩ thất, cần sự hỗ trợ của cấu trúc dưới van để đóng van trong thì tâm thu với áp lực cao trong buồng tâm thất.
Đặc điểm giải phẫu của các van tổ chim là sự gắn của các lá van vào gốc động mạch hình bán nguyệt.
Van động mạch bình thường có 3 lá van, chúng sẽ ép lại và đóng kín trong thì tâm trương, với vị trí tiếp xúc giữa các lá van lân cận bắt đầu từ ngoại vi vào trung tâm của lỗ van.
Theo cách hiểu truyền thống, mép van chỉ bao gồm phần bám vào gốc động mạch ở phía ngoại vi, tuy nhiên diện áp sát giữa hai lá van cần tiếp xúc vừa vặn với nhau đảm bảo van đóng kín trong thì tâm trương. Trong trường hợp thân chung động mạch (common arterial trunk), van động mạch có thể có hai hoặc 4 lá van. Dị tật van động mạch chủ hai lá (bicuspid aortic valve) là dị tật gặp phổ biến nhất trong các dị tật tim bẩm sinh.
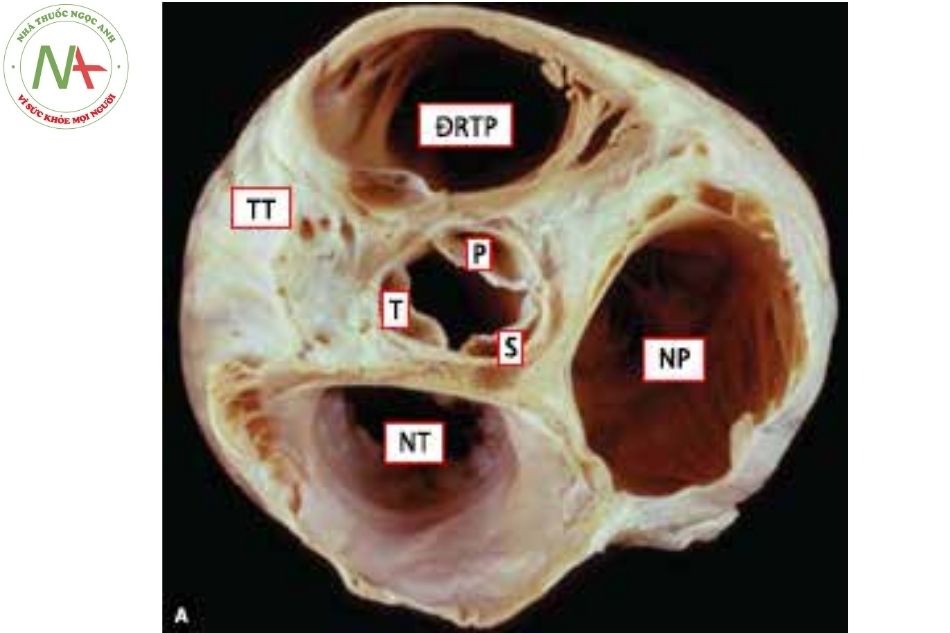
Hình 11. Cấu tạo van tổ chim Vị trí tương quan giải phẫu (Nguồn: Moss and Ad- am’s Heart disease textbook, 9th edition); 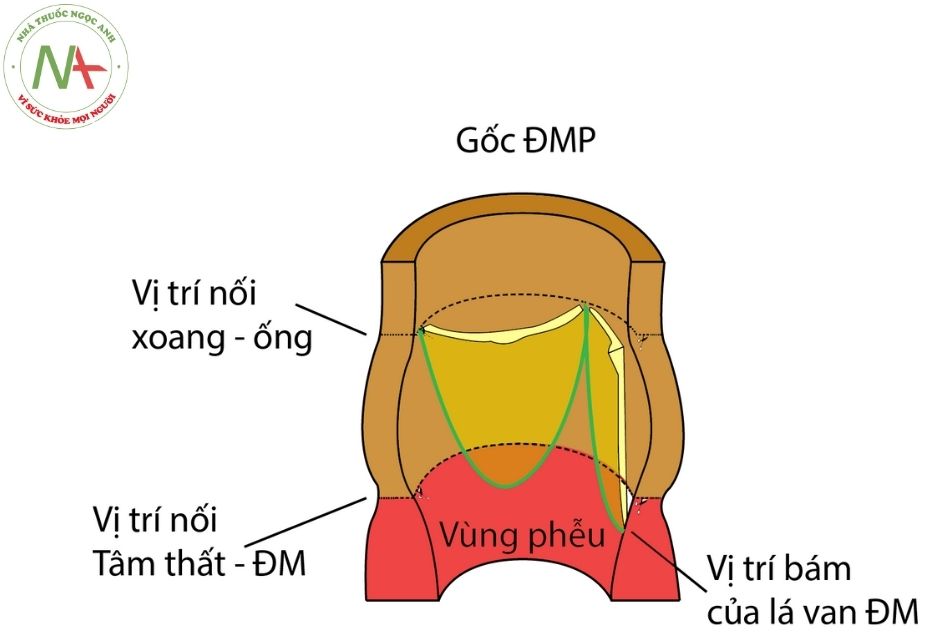
Chú thích: TT: thất trái; ĐRTP: đường ra thất phải; NT: nhĩ trái; NP: nhĩ phải; P: lá van vành phải; T: lá van vành trái; S: lá van sau; ĐMP: động mạch phổi; ĐMC: động mạch chủ; VHL: van hai lá.
Tương tự van nhĩ thất, van động mạch cấu tạo bởi lớp xơ và lớp xốp, lá van chứa rất ít sợi chun nên có rất ít đặc tính co giãn. Với đặc tính là cấu trúc van đóng mở thụ động nên các lá van không có đặc tính nhớ hình dạng ở các trạng thái van mở và van đóng. Trong thì tâm thất co đẳng tích, gốc động mạch giãn ra, làm tách các mép van ra xa nhau làm tiền đề cho mở van tổ chim. Từng lá van sẽ chuyển động dạng làn sóng về phía xoang động mạch trong thì tâm thất thu và chuyển động ngược trở lại trung tâm lòng động mạch trong thì tâm trương khi dòng máu dội ngược lấp đầy các “túi” van.
Van động mạch phổi
Nằm ở gần thành ngực nhất, gần bờ trên xương ức, miệng lỗ van hướng về vai trái. Do cấu trúc cơ thất phải lan tới tận xoang van động mạch phổi nên van động mạch phổi có vẻ như bị ẩn một phần trong cấu trúc ống cơ vùng phễu. Nhánh trước trên của dải vách lan tận vào xoang van động mạch phổi trái, các bè cơ song song với dải thành cũng bám vào xoang van động mạch phổi phải. Hiện tượng xâm lấn của bè cơ không đáng kể đối với xoang lá van trước của van động mạch phổi.
Van động mạch chủ
Có vòng van là một cấu trúc nằm ở chính giữa, miệng lỗ van hướng về vai phải, vì vậy tiếng thổi tâm thu do hẹp động mạch chủ nghe rõ nhất ở bờ phải cạnh ức cao, lan lên cổ. Chỉ trong 10% số trường hợp tim bình thường, ba lá van động mạch chủ có kích thước tương tự nhau; các trường hợp còn lại, có thể lá van vành phải hoặc lá van không vành sẽ có kích thước lớn hơn so với hai lá van còn lại.
Do nằm ở vị trí trung tâm nên van động động mạch chủ có kết nối với cả bốn buồng tim. Xoang vành phải tiếp xúc với vách liên thất vùng đáy và dải thành của thất phải, đồng thời được bao phủ một phần bởi tiểu nhĩ phải. Xoang vành trái tựa trên thành tự do phía trước thất trái và lá trước van hai lá, tiếp giáp với thành tự do nhĩ trái và được bao phủ một phần bởi thân động mạch phổi và tiểu nhĩ trái. Xoang sau hay xoang không vành nằm trên vùng đáy của vách liên thất và một phần của lá trước van hai lá tạo thành xoang ngang, tiếp giáp với vách liên nhĩ.
So sánh hai van tổ chim
Van tổ chim được gọi tên theo tên của động mạch mà chúng mở vào (van động mạch chủ, van động mạch phổi). Trong giai đoạn bào thai và sơ sinh, van động mạch chủ và van động mạch phổi cấu trúc tương tự nhau. Sang giai đoạn thiếu niên, lá van động mạch chủ dần trở nên dày hơn và màu đục hơn so với van động mạch phổi do thường xuyên chịu áp lực cao hơn của tuần hoàn hệ thống. Quá trình này kéo dài suốt cuộc đời. Đường kính vòng van động mạch chủ và vòng van động mạch phổi tương tự nhau từ giai đoạn sơ sinh đến năm 40 tuổi, sau đó tốc độ thoái hóa và giãn vòng van theo tuổi ở van động mạch chủ xảy ra nhanh hơn so với van động mạch phổi.
Vùng đáy tim
Vùng đáy tim định nghĩa là mặt phẳng đi ngang qua rãnh liên nhĩ thất, là vị trí phân bố của 4 van tim và cấu trúc khung xơ của tim, có vai trò cố định các vòng van với nhau và phân định về mặt điện học giữa tầng nhĩ và tầng thất, đồng thời tạo một điểm tựa chắc chắn để tâm thất có thể co bóp trong các chu chuyển tim. Bộ khung của tim không chỉ gồm 4 vòng van mà còn gồm các cấu trúc xơ liên van như vùng tam giác xơ và dây chằng nón.
Van động mạch chủ nằm ở vị trí trung tâm đóng vai trò chính yếu trong bộ khung của tim, với các cấu trúc xơ lân cận neo giữ và hỗ trợ ba lá van còn lại.
Vùng tam giác xơ liên van là chỗ tiếp giao của mép van lá vành trái và lá sau (lá không vành) của van động mạch chủ và lá trước van hai lá. Do vậy tam giác xơ bên trái, bên phải và liên van tạo cấu trúc giải phẫu cho sự tiếp nối trực tiếp giữa van hai lá và van động mạch chủ.
Vách liên thất phần màng liên tục với tam giác xơ bên phải, kết nối phần mép giữa lá vành phải và lá sau (lá không vành) của van động mạch chủ với lá trước vách của van ba lá. Vì vậy vùng tam giác xơ phải (còn gọi là thể xơ trung tâm) đúc khuôn cùng với van hai lá, van ba lá và van động mạch chủ tạo thành cấu trúc xơ rộng nhất và khỏe nhất trong bộ khung xơ của tim. Ngay trong trường hợp có thông liên thất phần màng (membranous ventricular septal defect), sự liên tục này vẫn được duy trì chính là sự liên tục của van hai lá và van ba lá ở thành sau của lỗ thông. Gần vị trí mép của lá van vành trái và lá van vành phải là một cấu trúc xơ nhỏ kết nối giữa van động mạch chủ và van động mạch phổi gọi là dây chằng nón (dây chằng Krehl). Như vậy mỗi mép của van động mạch chủ đều gắn với một trong ba van tim còn lại.
Mặc dù về mặt sơ đồ, đáy tim thể hiện 4 van tim nằm trên một bình diện, tuy nhiên trên thực tế các van không nằm trên một bình diện và cũng không song song với nhau. Van động mạch chủ và van động mạch phổi tạo với nhau góc từ 60-900 và hai lỗ van có hướng ngược nhau, lần lượt hướng về vai phải và vai trái. Van hai lá và van ba lá cũng tạo với nhau một góc 10-15 độ, hai vòng van tiếp xúc nhau ở vách liên thất phần màng và kéo dài tới dọc thành sau nơi có xoang vành đi giữa hai vòng van. Các góc này có thể thay đổi một chút trong chu chuyển tim.
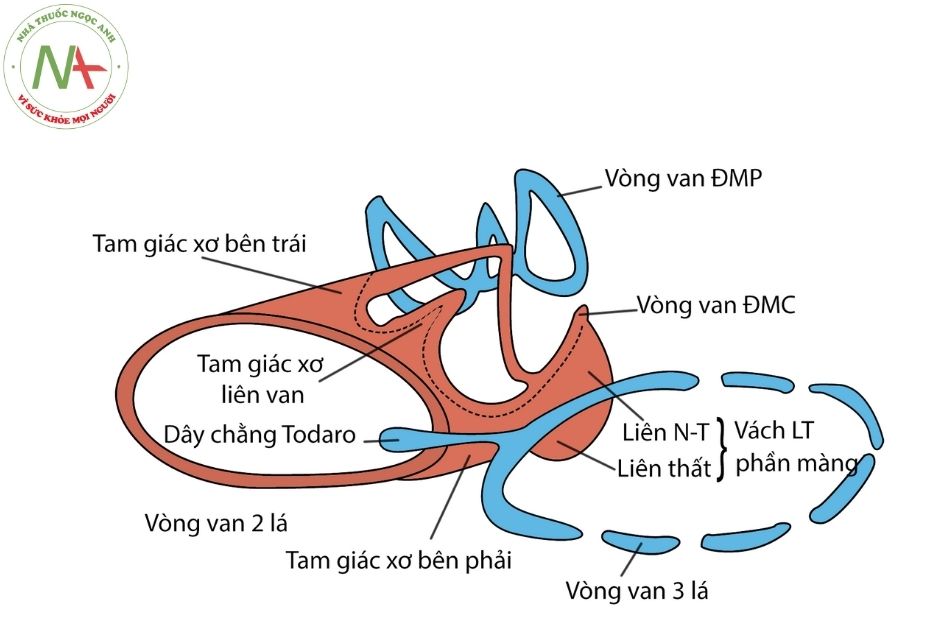
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; NT: phần liên nhĩ thất; LT: phần liên thất.
Các đại động mạch
Các đại động mạch bao gồm động mạch chủ, động mạch phổi và ống động mạch, trong đó động mạch chủ và động mạch phổi là các mạch máu có tính chun giãn. Ống động mạch có cấu trúc vi thể đặc trưng, biến đổi trong suốt giai đoạn bào thai và sơ sinh.
Trong giai đoạn bào thai và sơ sinh, động mạch chủ và động mạch phổi có độ dày tương tự nhau và có số lớp sợi chun áo giữa tương tự nhau. Giai đoạn một vài tháng sau sinh, đáp ứng với giảm áp lực và sức cản mạch phổi, thành động mạch phổi giảm dần độ dày và các sợi chun trở nên không đều và đứt đoạn. Sau một năm đầu, độ dày thành động mạch phổi chỉ dày bằng 1/2 so với độ dày thành động mạch chủ lên tương ứng, mặc dù đường kính hai động mạch vẫn tương tự nhau.
Với các bệnh nhân có tăng áp ĐMP dai dẳng giai đoạn sơ sinh (ví dụ thông liên thất lớn không được sửa chữa), bề dày lớp áo giữa và đặc điểm lớp sợi chun áo giữa của động mạch phổi vẫn giữ nguyên như giai đoạn bào thai, tương tự như thành động mạch chủ. Ngược lại trong các trường hợp tăng áp ĐMP vô căn, xuất hiện sau này ở lứa tuổi lớn hơn, các động mạch phổi trở nên dày hơn, lớp sợi chun áo giữa thành động mạch phổi giữ đặc điểm cấu trúc của động mạch phổi đã biến đổi sau sinh, khác với cấu trúc áo giữa thành động mạch chủ.
Động mạch phổi
Thân động mạch phổi (ĐMP) xuất phát từ thất phải, đi về phía trái của động mạch chủ lên hướng về phía vai trái. Thân động mạch phổi chia làm hai nhánh, nhánh ĐMP trái dốc theo hướng tiếp tục của thân ĐMP và đi phía trên phế quản gốc trái; nhánh ĐMP phải bẻ gập góc, đi ở phía dưới quai ĐMC và phía sau tĩnh mạch chủ trên. Vì vậy tạo cầu nối Glenn tận dụng được ưu điểm sự gần về khoảng cách giải phẫu giữa tĩnh mạch chủ trên và động mạch phổi phải. Thân ĐMP và nhánh ĐMP trái tạo nên bờ trên trái trên phim chụp X quang tim phổi thẳng.
Động mạch phổi không đối xứng hai bên, do vậy có thể sử dụng vị trí tương quan của thân động mạch phổi và các động mạch thùy phổi với các phế quản lân cận để phân biệt phổi trái và phổi phải (Hình 16).
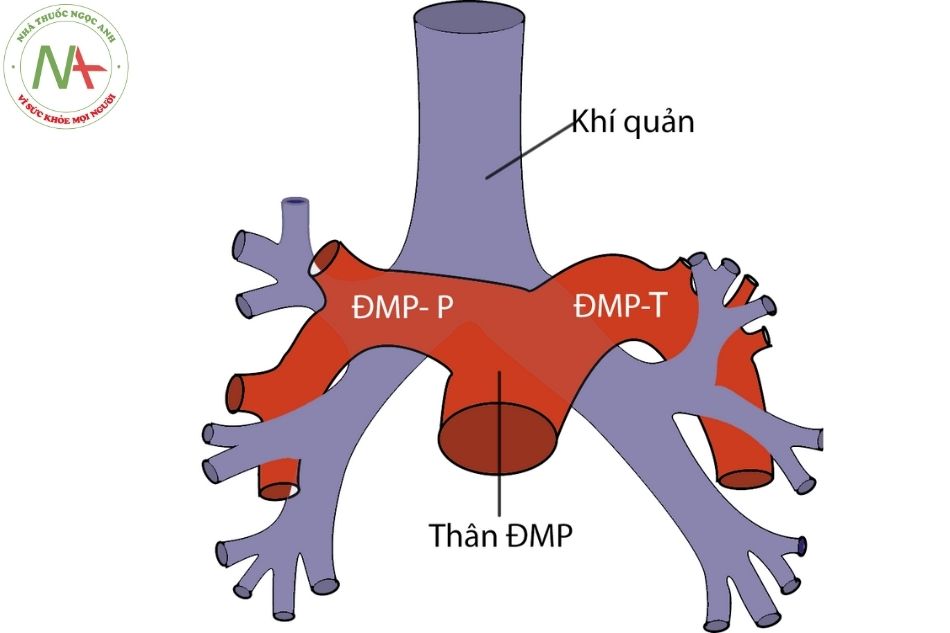
Hình 16. Sơ đồ thân nhánh ĐMP và cây phế quản gốc(Nguồn: Moss and Adam Heart disease textbook, 9th edition)
Chú thích: ĐMP: Động mạch phổi; ĐMP-P: Động mạch phổi phải; ĐMP-T: Động mạch phổi trái.
Trong giai đoạn trẻ nhỏ, sụn khí phế quản khá mềm, có thể bị ép bởi động mạch phổi bị tăng áp lực. Sự chèn ép mạn tính phế quản gốc trái và phế quản thùy giữa phải có thể gây hậu quả viêm phế quản phổi tái phát hoặc tình trạng ứ khí ở các thùy phổi tương ứng. Đồng thời, quai ĐMC bị đẩy lệch sang phải do thân động mạch phổi tăng áp bị giãn có thể gây vẹo khí quản (quan sát thấy trên phim chụp Xquang), khàn tiếng do chèn ép dây thần kinh quặt ngược.
Hệ tuần hoàn phổi là tuần hoàn áp lực thấp, sức cản thấp nên thành động mạch và tĩnh mạch đều mỏng. Đối với các động mạch có sợi chun, đường kính lòng mạch > 1 mm, với các động mạch cơ, đường kính lòng mạch < 1 mm. Các tiểu động mạch phổi trong điều kiện bình thường chứa rất ít các sợi cơ ở lớp áo giữa.
Giai đoạn bào thai, tăng áp lực mạch phổi sinh lý do sự hoạt động của ống động mạch và sự cân bằng áp lực giữa tuần hoàn phổi và tuần hoàn hệ thống. Khi trẻ ra đời, ống động mạch sớm được đóng lại, áp lực động mạch phổi giảm dần, có sự thoái triển của lớp cơ trơn áo giữa làm tỉ lệ bề dày lớp áo giữa so với đường kính ngoài lòng mạch giảm 20-25% giai đoạn bào thai và < 10% trong giai đoạn sơ sinh tới 3-6 tháng đầu đời.
Động mạch phổi đóng vai trò mang máu tĩnh mạch hệ thống tới phổi giúp trao đổi oxy và giải phóng CO2. Các động mạch phế quản là động mạch dinh dưỡng cho phế quản và thành mạch máu phổi xuất phát từ đoạn xuống của động mạch chủ ngực.
Động mạch chủ
Là động mạch chun lớn nhất trong vòng tuần hoàn hệ thống. Động mạch chủ (ĐMC) xuất phát từ vòng van động mạch chủ và tận cùng ở chỗ chia nhánh động mạch chậu gốc hai bên, mức ngang rốn và xương cột sống thắt lưng
Động mạch chủ chia làm 4 đoạn: ĐMC lên, quai ĐMC, ĐMC xuống đoạn ngực và ĐMC bụng. Trong đó ĐMC lên và quai ĐMC có nguồn gốc bào thai từ mào thần kinh (neural crest), động mạch chủ ngực và động mạch chủ bụng có nguồn gốc bào thai từ lớp trung mô mạch máu nguyên thủy. Đặc điểm này giúp giải thích sự khác biệt về giải phẫu bệnh ở các vùng khác nhau của động mạch chủ.
Động mạch chủ lên nằm về phía bên phải của thân động mạch phổi và được màng ngoài tim phủ gần hết. Phần động mạch chủ lên bao gồm phần xoang và phần ống, nối với nhau bởi vị trí nối xoang – ống, là vị trí có thể xảy ra hẹp lan tỏa trên van động mạch chủ. Động mạch vành trái và động mạch vành phải là hai nhánh chính duy nhất xuất phát từ ĐMC lên tương ứng với xoang vành trái và xoang vành phải. Ở giai đoạn trẻ em và thiếu niên, kích thước của động mạch vành có tương quan với tuổi và chỉ số cơ thể.
Quai ĐMC thường đi phía trên phế quản gốc trái và phía trên động mạch phổi nhánh phải, gọi là quai ĐMC quay trái. Ở mặt trên quai ĐMC lần lượt xuất phát các nhánh động mạch: thân động mạch cánh tay đầu, động mạch cảnh chung trái, động mạch dưới đòn trái. Khoảng 10% động mạch cảnh chung trái xuất phát từ thân cánh tay đầu và 5% động mạch đốt sống trái xuất phát từ động mạch chủ, giữa động mạch cảnh chung trái và động mạch dưới đòn trái. Quai động mạch chủ tạo thành bờ trên trái của bóng tim trên phim chụp Xquang ngực thẳng, còn gọi là bướu động mạch chủ (aortic knob).
Khi động mạch chủ vắt qua phế quản gốc phải gọi là quai ĐMC quay phải, khi đó các nhánh xuất phát từ quai ĐMC sẽ theo trình tự soi gương. Đường đi bất thường của động mạch dưới đòn vòng phía sau thực quản thường liên quan với xuất phát từ mặt bên của quai ĐMC hơn là mặt trên. Hầu hết các trường hợp hẹp eo ĐMC (aortic coarctation) đều xảy ra ở vị trí đối diện ống động mạch, ngay sau chỗ xuất phát của động mạch dưới đòn trái.
Động mạch chủ xuống đoạn ngực nằm cạnh tâm nhĩ trái, thực quản và cột sống ngực. Từ ĐMC ngực chia các nhánh từ phía sau bên có tính chất đối xứng gọi là động mạch liên sườn và các nhánh phía trước bao gồm có động mạch phế quản, thực quản, trung thất, màng tim và động mạch trên hoành.
Động mạch phế quản cũng có thể xuất phát từ động mạch liên sườn, động mạch dưới đòn, hoặc hiếm hơn từ động mạch vành. Tĩnh mạch phế quản đổ vào tĩnh mạch đơn, bán đơn và còn đổ về cả tĩnh mạch phổi nữa.
Động mạch chủ bụng nằm ở bên trái so với đường giữa, cạnh cột sống. Các nhánh động mạch xuất phát chính nằm sau phúc mạc bao gồm: động mạch thận, thượng thận, động mạch dưới hoành. Mặc dù các động mạch sinh dục xuất phát ở phía trước hơn nhưng vẫn là động mạch nằm sau phúc mạc. Trái lại, các nhánh động mạch nằm trong khoang phúc mạc, xuất phát từ mặt trước của ĐMC bụng cấp máu cho cơ quan tiêu hóa bao gồm động mạch thân tạng (với nhánh động mạch vị trái, động mạch lách và động mạch gan), động mạch mạc treo tràng trên, động mạch mạc treo tràng dưới. Ở phần xa của ĐMC bụng chia hai nhánh động mạch chậu gốc và cho nhánh động mạch cùng giữa.
Ống động mạch
Trong giai đoạn bào thai, ống động mạch đóng vai trò đường thông thương giữa tuần hoàn hệ thống và tuần hoàn phổi. Ống động mạch xuất phát từ quai ĐMC ngay sau chỗ xuất phát của động mạch dưới đòn trái. Khi trong bào thai, ống động mạch có đường kính tương tự động mạch chủ xuống, lớn hơn kích thước hai nhánh ĐMP. Hầu hết cung lượng thất phải được nối tắt qua phổi qua con đường ống động mạch đi vào ĐMC xuống.
Ngay sau khi sinh, phổi nở do nhịp hô hấp đầu tiên của trẻ, sức cản tuần hoàn phổi giảm làm toàn bộ cung lượng thất phải đi qua phổi, ống động mạch đóng về mặt chức năng.
Co thắt ống động mạch xảy ra trong vòng 24-48 giờ sau sinh ở trẻ sơ sinh đủ tháng do tác dụng phối hợp của hai hiện tượng sinh lý: tăng áp lực oxy hệ thống và giảm nồng độ prostaglandin E2 và I2 lưu thông trong máu tuần hoàn. Hiện tượng co thắt ống động mạch tiếp tục xảy ra trong vài tuần sau sinh, cùng với các quá trình biến đổi về cấu trúc thành mạch làm ống động mạch đóng hẳn về mặt giải phẫu và trở thành một dây chằng như là di tích còn lại. Vì vậy với những trẻ sinh ở vùng cao với áp lực oxy thấp và đẻ non dễ bị nguy cơ không đóng ống động mạch. Cả yếu tố di truyền và nhiễm trùng bào thai đều góp phần gây không đóng ống động mạch sau khi trẻ ra đời.
Quá trình đóng ống động mạch xảy ra từ phía động mạch phổi đến phía động mạch chủ. Nếu quá trình này không hoàn thành, sẽ tạo thành một túi thừa nhỏ ở vị trí quai ĐMC. Các bệnh lý hiếm xảy ra như phình ống động mạch, tách hoặc vỡ ống động mạch có thể liên quan đến bệnh lý tổ chức liên kết tại chỗ, do các can thiệp về mặt ngoại khoa hoặc các tình trạng viêm động mạch thể hoạt động hoặc đã khỏi.
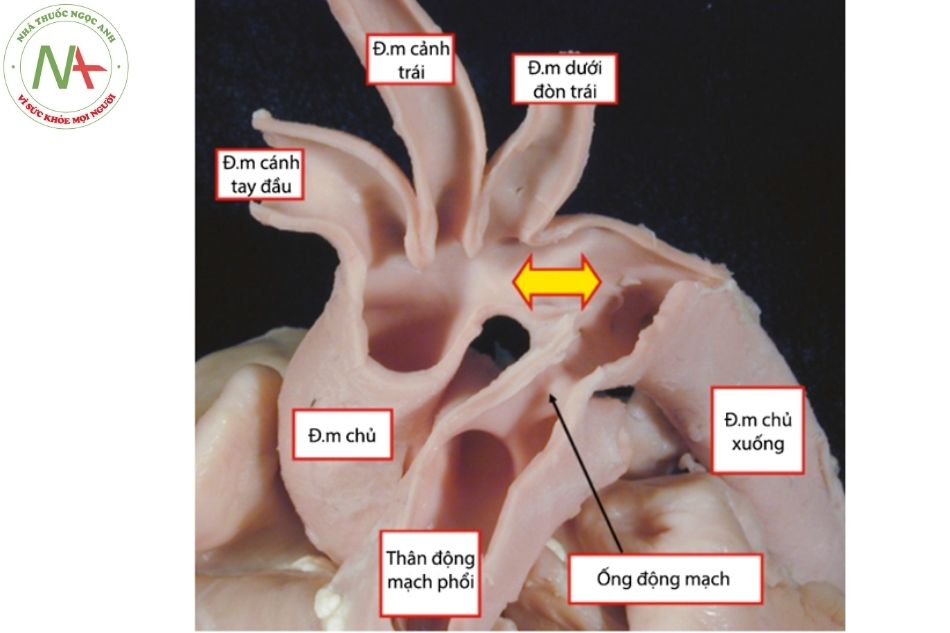
Chú thích: ĐM: Động mạch.
Các tĩnh mạch lớn
Tĩnh mạch chủ trên
Tĩnh mạch cảnh trong và tĩnh mạch dưới đòn hợp thành thân tĩnh mạch tay đầu ở cả bên phải và bên trái (Hình 19). Chỗ hợp lưu có van tĩnh mạch. Thân tĩnh mạch tay đầu đi vào trung thất ngang mức xương sườn 1, phía sau khớp ức đòn. Thân tĩnh mạch tay đầu bên trái dài gấp 2-3 lần thân tĩnh mạch tay đầu bên phải và nằm dọc phía trước trên của quai động mạch chủ. Mỗi tĩnh mạch tay đầu nhận tĩnh mạch vú trong và tĩnh mạch hoành cùng bên đổ về. Thân tĩnh mạch tay đầu bên trái còn nhận cả tĩnh mạch dưới giáp đổ về.
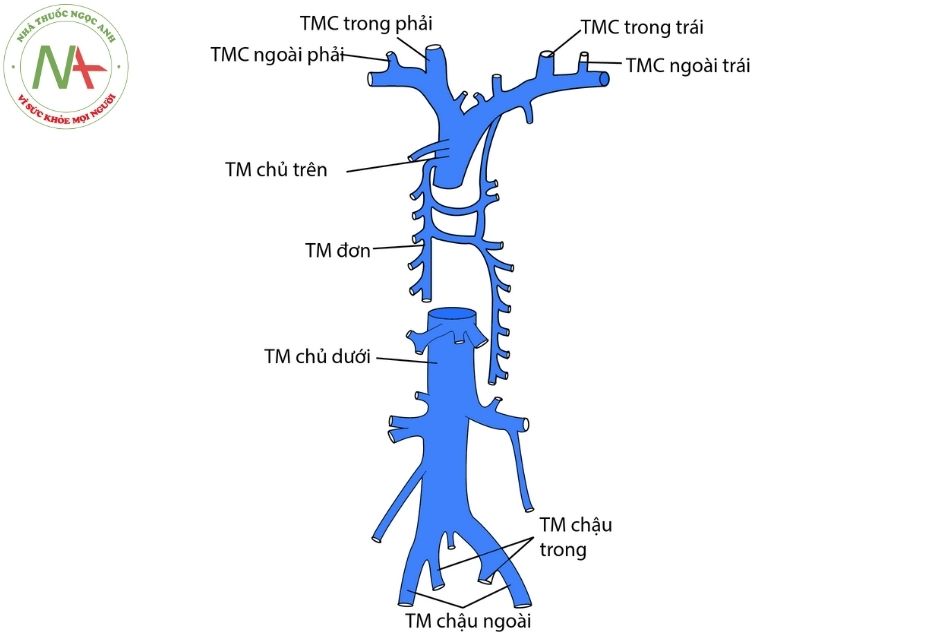
Hình 19. Sơ đồ cây tĩnh mạch hệ thốngChú thích: TM: Tĩnh mạch; TMC: Tĩnh mạch cảnh.
Hai tĩnh mạch tay đầu hợp lưu tạo thành tĩnh mạch chủ trên, nằm ngay phía trước động mạch phổi phải và nằm ở cạnh sau bên của động mạch chủ lên. Quai tĩnh mạch đơn vắt qua phế quản phải và đổ vào tĩnh mạch chủ trên từ phía sau. Tĩnh mạch chủ trên là một cấu trúc nằm về phía bên phải tạo nên bờ trên phải của bóng tim trên phim chụp X quang trước sau (Hình 20). Khoảng 1/3 đến 1/2 chiều dài của tĩnh mạch chủ trên đi trong khoang màng ngoài tim trước khi nối vào nhĩ phải.
Tĩnh mạch cảnh trong phải, tĩnh mạch tay đầu phải và tĩnh mạch chủ trên lòng mạch có đường đi khá ngắn và thẳng vào nhĩ phải và lỗ van ba lá vì vậy có thể làm đường vào để thực hiện sinh thiết cơ tim thất phải. Các tĩnh mạch dưới đòn thường là vị trí để đưa dây điện cực tạm vào tim. Cả tĩnh mạch cảnh trong và tĩnh mạch dưới đòn là các vị trí sử dụng đặt ống thông theo dõi áp lực buồng nhĩ. Các vị trí đưa điện cực và ống thông có thể bị huyết khối phủ bề mặt đặc biệt tại vị trí tiếp xúc với thành mạch, có thể là nguồn gây thuyên tắc hoặc nhiễm trùng.
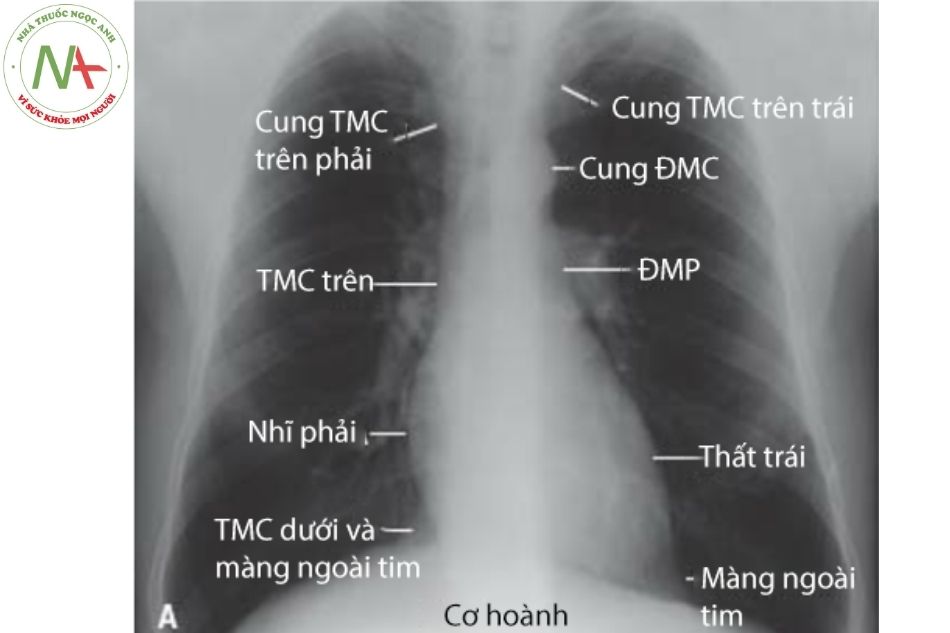 Hình 20. Các cung tim trên phim X-quang ngực thẳngChú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
Hình 20. Các cung tim trên phim X-quang ngực thẳngChú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
Tĩnh mạch chủ dưới
Tĩnh mạch chủ dưới nhận máu tĩnh mạch từ chân, các tạng sau phúc mạc và tuần hoàn cửa (Hình 19). Thành phần trên gan của tĩnh mạch chủ dưới chỉ dài vài centimet, sau khi đi qua cơ hoành, tĩnh mạch chủ dưới sẽ đổ và tâm nhĩ phải. Lỗ đổ vào của tĩnh mạch chủ dưới vào nhĩ phải được đánh dấu bởi van Eustache là một nếp gấp dạng van một chiều hình bán nguyệt. Trong một số trường hợp, van Eustache có thể rất lớn tạo thành tâm thất phải hai buồng trong bệnh cảnh tim ba buồng nhĩ phải (cor triatriatum dexter).
Đám rối tĩnh mạch đốt sống không đổ trực tiếp vào tĩnh mạch chủ dưới. Trái lại chúng có thể đổ vào tĩnh mạch trong sọ, tính mạch liên sườn, tĩnh mạch thắt lưng, tĩnh mạch cùng bên, cũng như có thể đổ vào hệ tĩnh mạch cửa thông qua đám rối tĩnh mạch trực tràng. Vì vậy nhiễm trùng hoặc di căn có thể lan đến thân đốt sống hoặc vào thần kinh trung ương qua đám rối tĩnh mạch đốt sống này.
Xoang vành
Xoang vành đi trong rãnh nhĩ thất trái và nhận máu từ tĩnh mạch tim lớn, tĩnh mạch tim bé, tĩnh mạch sau và tĩnh mạch giữa. Xoang vành đổ vào nhĩ phải ở gần vách liên nhĩ và gần miệng đổ vào của tĩnh mạch chủ dưới. Trong thăm dò điện sinh lý ở bệnh nhân có hội chứng tiền kích thích (hội chứng Wolff-Parkinson-White) và đường dẫn truyền phụ bên trái, có thể đặt ống thông đa điện cực đốt ở xoang vành hoặc tĩnh mạch tim lớn gần với vòng van hai lá để khu trú các đường dẫn truyền lệch hướng. Trong phẫu thuật tim, dung dịch liệt tim cũng được đưa vào xoang vành theo con đường ngược dòng.
Lỗ xoang vành cũng có nếp van một chiều gọi là van Thebesian hình bán nguyệt. Tồn tại một mép nối giữa van của xoang vành và tĩnh mạch chủ dưới. Từ mép này có một dây chằng nhỏ gọi là dây chằng Todaro đi ngay dưới nội mạc buồng tim tới vách liên thất phần màng. Một số hiếm các trường hợp xoang vành không có trần và đổ trực tiếp vào nhĩ trái hoặc có trường hợp thiểu sản lỗ đổ vào của xoang vành.
Hệ thống van ở chỗ đổ về của tĩnh mạch chủ dưới và xoang vành đều có nguồn gốc bào thai từ van tĩnh mạch bên phải. Khi cấu trúc này phát triển quá mức và thủng lỗ sẽ tạo thành mạng lưới Chiari.
==>> Xem thêm: Điện tâm đồ trong bệnh lý tim bẩm sinh: Định nghĩa, phân tích điện tâm đồ ở trẻ em và người lớn
Tĩnh mạch phổi
Tĩnh mạch phổi trên và tĩnh mạch phổi dưới từ mỗi bên phổi đổ vào thành sau bên của tâm nhĩ trái. Do tâm nhĩ trái nằm ở vị trí chính giữa nên các tĩnh mạch phổi bên phải và bên trái có chiều dài tương tự nhau. Một số biến thể bình thường tĩnh mạch thùy giữa phổi phải có thể đổ riêng rẽ vào nhĩ trái và không hợp lưu với tĩnh mạch thùy trên bên phải. Trong trường hợp khác, tĩnh mạch thùy trên và thùy dưới đặc biệt phổi bên trái có thể hợp lưu trước rồi đổ về nhĩ trái dưới dạng một tĩnh mạch phổi bên trái.
Tĩnh mạch phổi dưới phải và dưới trái đi ở bờ dưới của phế quản chính cùng bên, trong khi hai tĩnh mạch phổi trên lại đi ở phía trước so với phế quản tương ứng, và ở vị trí rốn phổi nằm ngay phía trước động mạch phổi gốc phải và gốc trái. Như vậy tĩnh mạch phổi trên hai bên hướng từ trước ra sau theo chiều đi từ rốn phổi vào nhĩ trái do tĩnh mạch phổi trên nằm ở phía sau động mạch phổi ở đầu đổ về nhĩ trái nhưng nằm phía trước động mạch phổi ở vị trí rốn phổi.
Một điểm thú vị là lớp áo giữa của tĩnh mạch phổi trong khoảng 1-3 cm trước vị trí đổ về nhĩ trái có chứa nhiều tế bào cơ tim hơn là các tế bào cơ trơn. Các tế bào này hoạt động đóng vai trò như một cơ thắt trong thì nhĩ thu ngăn dòng tĩnh mạch trào ngược vào phổi. Các tế bào cơ tim ở tĩnh mạch phổi cũng có thể là nơi khởi phát rung nhĩ. Vì các tĩnh mạch phổi có thành mỏng và giãn dưới áp lực thấp, chúng có xu hướng bị đè ép bởi các câu trúc tự thân bên ngoài như huyết khối hoặc khối u hoặc các vật liệu nhân tạo như ống nối có van (conduit).
Tuần hoàn động mạch vành
Động mạch vành
Động mạch vành phải và động mạch vành trái xuất phát từ xoang vành phải và xoang vành trái. Lỗ xuất phát động mạch vành hình tròn hoặc bầu dục, nằm ở vị trí giữa hai mép van và ở ngang mức 2/3 chiều cao từ vòng van động mạch chủ tới chỗ nối xoang – ống. Động mạch vành phải xuất phát gần như vuông góc với xoang vành phải; trái lại, thân chung động mạch vành trái ngay sau khi xuất phát đã bẻ góc xuống dưới và đi song song với thành của xoang động mạch vành.
Các động mạch chính ở thượng tâm mạc bao gồm: thân chung ĐMV trái, ĐM liên thất trước, ĐM mũ và ĐM vành phải. Các nhánh của động mạch liên thất trước gọi là nhánh chéo (diagonal), trong khi các nhánh của động mạch vành phải và động mạch mũ gọi là nhánh bờ (marginal). Các nhánh xuyên vách (septal perforators) của động mạch liên thất trước và động mạch liên thất sau có đường đi dài trong cơ cấp máu cho vách liên thất nên không được gọi là các nhánh thượng tâm mạc.
Động mạch vành phải (right coronary artery – RCA)
Ở đoạn gần, động mạch vành phải đi giữa thân động mạch phổi và nhĩ phải, bị che bởi tiểu nhĩ phải. Trên đường đi ở rãnh nhĩ thất, ĐMV phải bị bao phủ bởi lớp mỡ thượng tâm mạc.
Trong khoảng 60% trường hợp, ĐMV phải chia nhánh đầu tiên là nhánh nón (conus), cấp máu cho vùng đường ra thất phải, trong 40% các trường hợp còn lại, nhánh này xuất phát độc lập từ xoang động mạch vành phải. Nhánh động mạch vách xuống cấp máu cho vách liên thất vùng phễu. Các nhánh động mạch bờ bao gồm một vài mạch máu nhỏ và một nhánh động mạch bờ (acute marginal) chiếm ưu thế. Ngoài nhánh bờ, dọc theo bờ dưới của tim, chiều dài của ĐMV phải thay đổi tỷ lệ nghịch với chiều dài của động mạch mũ.
Trong 70% các trường hợp ở người, động mạch vành phải không chỉ cho nhánh ĐM liên thất sau là nhánh chính mà còn có nhánh sau bên cấp máu cho thành tự do thất phải, vùng dưới vách thất trái, cơ nhú sau giữa của van hai lá và động mạch nút nhĩ thất.
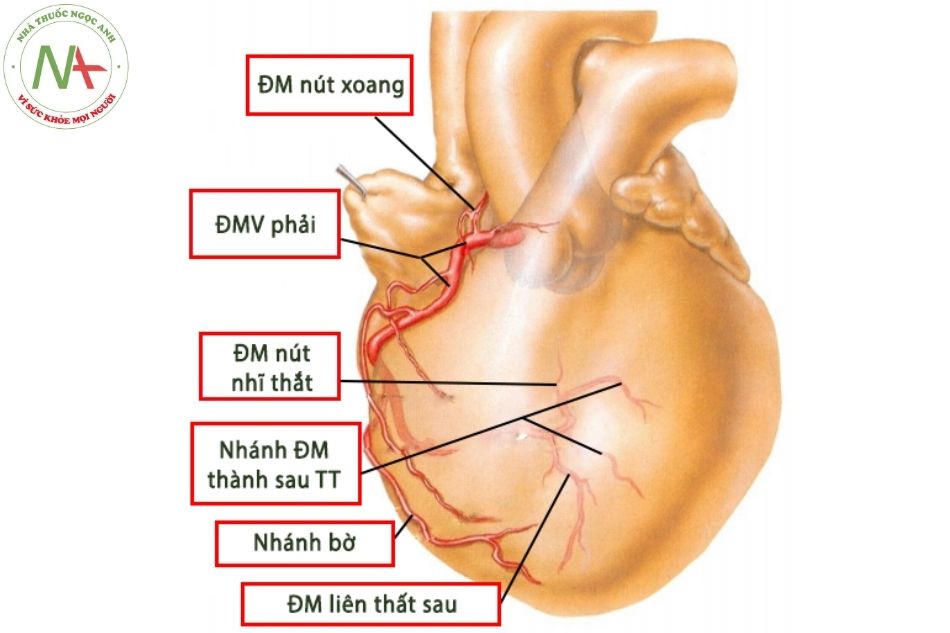 Hình 22. A. Xuất phát và chia nhánh động mạch vành phải;
Hình 22. A. Xuất phát và chia nhánh động mạch vành phải;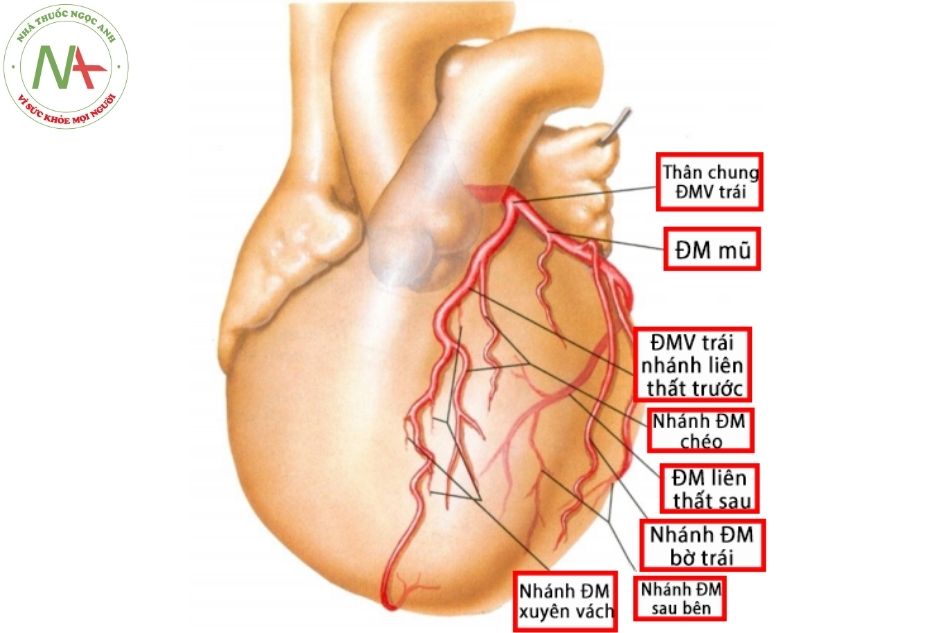 Hình 22.B.Xuất phát và chia nhánh thân chung động mạch vành trái.(Nguồn: Frank H. Netter)
Hình 22.B.Xuất phát và chia nhánh thân chung động mạch vành trái.(Nguồn: Frank H. Netter)
Chú thích: ĐMV: động mạch vành; ĐM: động mạch; TT: thất trái.
Tĩnh mạch vành
Tĩnh mạch vành và hệ bạch huyết của tim làm việc đồng thời để loại bỏ dịch thừa từ khoảng gian bào cơ tim và khoang màng ngoài tim. Tuần hoàn tĩnh mạch tim bao gồm: hệ xoang vành, hệ tĩnh mạch tim trước và hệ tĩnh mạch Thebesian.
Xoang vành nhận máu từ tĩnh mạch tim sau – trái, tim giữa, tim nhỏ và một vài tĩnh mạch hợp lưu trước khi đổ vào nhĩ phải.
Tĩnh mạch tim lớn đi cạnh động mạch liên thất trước và động mạch mũ rồi đổ vào xoang vành, qua cấu trúc van tĩnh mạch có hai lá van gọi là van Vieussens.
Dọc thành tự do thất phải vùng đáy phía trước có 3-4 tĩnh mạch tim trước hoặc đổ trực tiếp vào nhĩ phải hoặc tập hợp vào ống tĩnh mạch chung trước khi đổ vào nhĩ phải.
Cuối cùng, một số tĩnh mạch Thebesian nhỏ đổ trực tiếp vào buồng tim đặc biệt ở nhĩ phải và thất phải.
Như vậy nếu thống kê, cấu trúc tim người có 8 van gồm 4 van tim chính (van hai lá, van ba lá, van động mạch phổi, van động mạch chủ); nhĩ phải có 3 van: van Eustachian, van Thebesian và van hố bầu dục); van Vieussens – van của tĩnh mạch tim lớn.
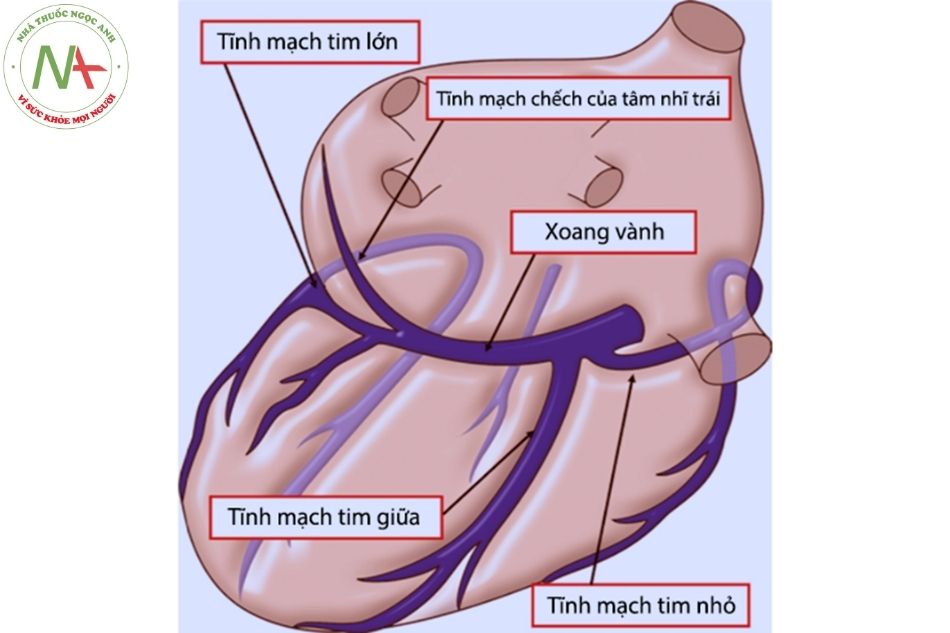 Hình 23. Hệ thống tĩnh mạch vành (Nguồn: Andrew Cook)
Hình 23. Hệ thống tĩnh mạch vành (Nguồn: Andrew Cook)
Hệ thống bạch huyết của tim
Bên trong các tế bào cơ tim có hệ thống các kênh bạch huyết chằng chịt dẫn bạch huyết ra phía thượng tâm mạc. Trên bề mặt thượng tâm mạc hình thành các kênh bạch huyết trái và phải đi cùng đường đi của các động mạch vành tương ứng nhưng theo chiều ngược lại dẫn bạch huyết về gốc động mạch chủ. Các kênh bạch huyết của hệ thống dẫn truyền và một số mạch bạch huyết từ tâm nhĩ và các van cũng hợp vào với nhánh bạch huyết phải và trái.
Hai nhánh bạch huyết phải trái sau đó hợp lại với nhau và đi dọc ĐMC lên tới mặt dưới của quai ĐMC đổ vào hạch bạch huyết trước khí quản. Tiếp theo chúng đi giữa TMCT và thân động mạch tay đầu, hợp với hạch bạch huyết của tim trước khi đổ vào ống bạch huyết phải. Bạch huyết tạo ra từ lá thành màng tim đổ vào ống bạch huyết phải hoặc ống ngực.
Hệ thống dẫn truyền của tim
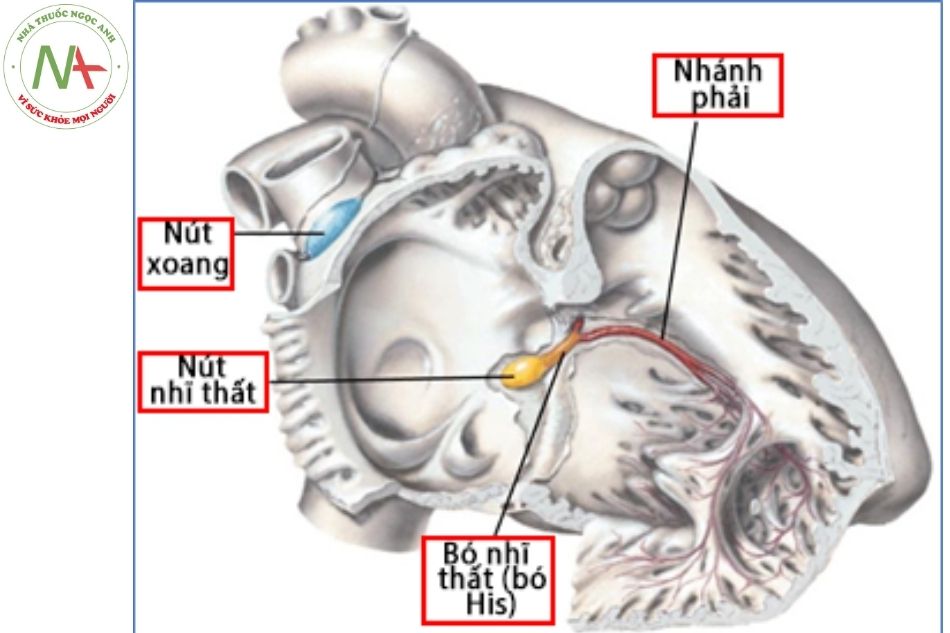
Hệ thống dẫn truyền của tim bao gồm: nút xoang, đường nối liên nút, nút nhĩ thất, bó His, nhánh phải và nhánh trái bó His.
Hoạt động của hệ thống dẫn truyền bị chi phối bởi hệ thần kinh giao cảm, phó giao cảm, các catecholamin lưu hành trong máu, sự thông suốt của các mạch máu nuôi dưỡng cho các cấu trúc trong hệ thống dẫn truyền, cân bằng kiềm – toan tại chỗ, rối loạn điện giải, chấn thương cơ học (mũi khâu, miếng vá tổng hợp, can thiệp đốt bằng năng lượng sóng cao tần) và sự xâm lấn của các khối ác tính hoặc tình trạng viêm.
Nút xoang và nút nhĩ thất đều là cấu trúc nằm ở nhĩ phải, có đặc điểm vi thể, vận tốc khử cực và hoạt động điện tương tự nhau. Đặc điểm tương tự cũng quan sát thấy ở bó nhĩ thất (bó His) và nhánh phải, nhánh trái. Các thành phần của hệ thống dẫn truyền của tim là các tế bào cơ tim đặc biệt, không phải sợi thần kinh, với chức năng chủ yếu là dẫn truyền hoạt động điện hơn là chức năng co bóp.
Nút xoang
Được coi là nút phát nhịp nguyên phát của tim. Đây là một cấu trúc thuộc nhĩ phải, nằm dưới thượng tâm mạc, dọc mào tận cùng, ở vị trí tiếp giáp giữa tĩnh mạch chủ trên (TMCT) và nhĩ phải nên được gọi là nút xoang nhĩ.
Nút xoang có hình dáng elip dẹt, được cấp máu bởi động mạch nút xoang. Có rất nhiều sợi dây thần kinh tự động đi và đến nút xoang ở cả hai cực. Về cấu tạo vi thể, nút xoang là một tập hợp gồm tế bào P có chức năng phát xung động điện và các tế bào tiếp nối có nhiệm vụ dẫn truyền.
Với các bệnh nhân có hội chứng vô lách, đồng dạng nhĩ phải (right atrial isomerism), có thể tồn tại hai nút xoang ở cả hai tâm nhĩ phải. Ngược lại, trong trường hợp đa lách và đồng dạng nhĩ trái (left atrial isomerism), nút xoang có thể không tồn tại bẩm sinh hoặc nằm lạc chỗ.
Trong các phẫu thuật Mustard hoặc Fontan, cần rất thận trọng để không làm tổn thương nút xoang và động mạch cấp máu nuôi nút xoang.
Đường dẫn truyền liên nút
Việc có tồn tại những đường dẫn truyền đặc biệt giữa nút xoang và nút nhĩ thất vẫn là vấn đề còn nhiều tranh luận. Các nghiên cứu về điện sinh lý học ủng hộ cho giả thuyết về các con đường ưu tiên, nhưng các nghiên cứu về giải phẫu bệnh lại không chứng minh được điều đó. Một số nghiên cứu gần đây cho rằng cả hai quan điểm đều có thể đúng.
Có ba con đường liên nút đã được khám phá về mặt điện sinh lý học tương ứng ở vách liên nhĩ, thành tự do nhĩ phải và mào tận cùng. Con đường liên nút ưu tiên ở vách liên nhĩ đi ở phía trước trên của hố bầu dục nên sẽ không bị ảnh hưởng trong các thủ thuật Rashkind phá vách liên nhĩ hoặc phẫu thuật Blalock Hanlon mở vách liên nhĩ về phía sau. Tuy nhiên đối với các phẫu thuật có cắt vào vách liên nhĩ như Mustard hoặc Fontan, có thể xảy ra sự gián đoạn đường liên nút. Tương tự can thiệp gây tổn thương mào tận cùng cũng gây tổn thương dẫn truyền liên nút.
Nút nhĩ thất
Cũng là một cấu trúc trong nhĩ phải, nằm dưới nội tâm mạc, trong khu vực tam giác Koch và nằm gần với thể xơ trung tâm (tam giác xơ bên phải), chịu các xung động kích thích thần kinh giao cảm và phó giao cảm. Tam giác Koch có ba cạnh tạo bởi vòng van ba lá (lá vách), miệng đổ về của xoang vành và dây chằng Todaro nối từ mép giữa van Thebesian – Eustachian tới vách liên thất phần màng.
Động mạch nút nhĩ thất đi gần nút, không nhất thiết phải đi xuyên qua nó, đồng thời các tĩnh mạch, các đường bạch huyết cũng rất phong phú quanh nút nhĩ thất.
Liên quan đến vị trí của nút nhĩ thất gần vòng van ba lá, nút dễ bị tổn thương trong các thủ thuật sửa van ba lá hoặc gấp nếp trong phẫu thuật sửa Ebstein. Trong trường hợp có lỗ thông vùng liên nhĩ thất, vị trí của nút nhĩ thất bị di chuyển ra phía sau dưới. Trong trường hợp chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries), có thể tồn tại nút nhĩ thất cả ở trước và sau, bó His khi đó thường nằm giữa hai nút nhĩ thất này.
(Nguồn: Frank H. Netter)
Bó nhĩ thất (bó His)
Đi từ nút nhĩ thất qua thể xơ trung tâm (tam giác xơ phải) tới vùng đáy của vách liên thất gần với vách liên thất phần màng. Sự liên kết về điện học giữa tâm nhĩ và tâm thất chỉ thông qua con đường duy nhất nằm ở thể xơ trung tâm, có liên hệ chặt chẽ với vòng van động mạch chủ, vòng van hai lá, van ba lá. Vì vậy các phẫu thuật liên quan đến các van này và vách liên thất phần màng cần tiến hành thận trọng tránh làm tổn thương bó His.
Trong một số trường hợp block nhĩ thất bẩm sinh, có thể do sự mất liên tục giữa nút nhĩ thất và bó nhĩ thất.
Trong hội chứng tiền kích thích tâm thất, thường liên quan với đường dẫn truyền phụ đi tắt qua vòng van hai lá và vòng van ba lá, hoặc đi qua các vòng xơ hoặc mô mỡ trong rãnh nhĩ thất. Con đường tắt này có thể một hoặc nhiều đường, được phát hiện nhờ thăm dò điện sinh lý. Trái lại, cầu Kent là một cấu trúc gồm các tế bào có đặc tính dẫn truyền xung điện lại nằm ở rãnh nhĩ thất phía bên phải và thường không cung cấp sự kết nối giữa tâm nhĩ và tâm thất.
Nhánh bó nhĩ thất
Nhánh phải tách ra từ bó nhĩ thất tạo thành một cấu trúc dạng dải đi dọc dải vách và dải điều hòa về phía cơ nhú trước. Trái lại, nhánh trái bó nhĩ thất lại tỏa ra một diện rộng các sợi dẫn truyền dưới nội mạc trên bề mặt vách liên thất về phía thất trái. Khi các sợi của nhánh trái bó His đi tới mỏm thất và các cơ nhú của van hai lá, có thể phân chia thành 2-3 phân nhánh.
Trong trường hợp thông liên thất phần quanh màng (perimembranous ventricular septal defect), tổ chức mô dẫn truyền điện học từ nhĩ xuống thất đi ở bờ sau dưới của lỗ thông. Nếu có sự bất tương hợp nhĩ thất, các sợi dẫn truyền điện học sẽ đi ở bờ trước trên của lỗ thông. Do đó, các phẫu thuật hay can thiệp đóng thông liên thất phần quanh màng có tỉ lệ rối loạn nhịp cao hơn các type khác của thông liên thất. Đối với các thông liên thất phần phễu (infundibular ventricular septal defect), thông liên thất buồng nhận (inlet ventricular septal defect) hay thông liên thất phần cơ (muscular ventricular septal defect), hệ thống dẫn truyền thường đi khá xa lỗ thông nên ít bị ảnh hưởng.
Quan sát các trường hợp mở thất phải để sửa đường ra thất phải, hình ảnh điện tim sẽ bị biến đổi thành dạng block nhánh phải mặc dù không hề làm thương tổn đến nhánh phải bó His.
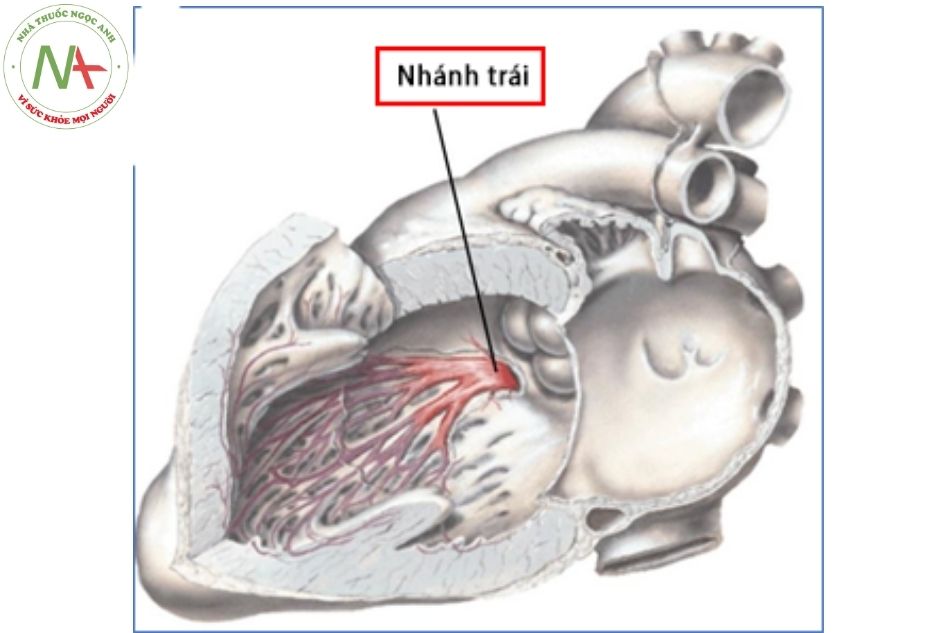 Hình 25. Phân bố hệ thống dẫn truyền tại tim – Nhánh trái bó His(Nguồn Frank H. Netter)
Hình 25. Phân bố hệ thống dẫn truyền tại tim – Nhánh trái bó His(Nguồn Frank H. Netter)
Chi phối thần kinh tim
Do ống tim giai đoạn phôi thai hình thành từ vùng cổ sau này nên chi phối thần kinh tự động cũng xuất phát từ mức này. Từ các hạch thần kinh cổ xuất phát ba đôi dây thần kinh giao cảm cổ đi tới hòa vào đám rối tim nằm giữa các đại động mạch và chỗ chia đôi khí quản. Một vài dây thần kinh giao cảm xuất phát từ cách hạch thần kinh ngực trên cũng hòa vào đám rối tim. Các dây thần kinh này đi ra từ đám rối tim tới chi phối thần kinh cho động mạch vành, hệ thống dẫn truyền và cơ tim. Các sợi hướng tâm thông báo lại cảm giác đau và các phản xạ khác của tim sẽ đi về đám rối tim.
Với quả tim được phẫu thuật ghép, chi phối thần kinh bị mất hoàn toàn ở giai đoạn sớm sau ghép, tim chỉ đáp ứng với các chất dẫn truyền thần kinh lưu hành trong hệ tuần hoàn, không có các xung động tự động. Đồng thời, các con đường hướng tâm cũng bị mất nên tắc nghẽn động mạch vành do bệnh lý mạch máu mạn tính sau ghép có thể dẫn tới tình trạng thiếu máu cơ tim không được phát hiện do không có cơn đau ngực.
Tài liệu tham khảo
1. Anderson RH, Baker EJ, Penny D, et al. Anatomy. Pediatric Cardiology. Churchill Livingstone Elsevier, 2010:17-35.
2. Moss and Adam’s Heart disease in infants, children and adolescents including the fetus and young adults, 9th
3. Andrew Cook, Hands – on Cardiac morphology, UCL Institute of Cardiovascular science,
Frank H. Netter, Atlas of Human Anatomy, 7th edition,
5. Cook AC, Anderson RH. Attitudinally correct nomenclature [editorial]. Heart 2002;87:503-506.
6. Anderson RH, brown NA, Webb S. Development and structure of the atrial septum. Heart 2002;88:104-110.
7. Chauvin M, Shah DC, Haissaguerre M, et al. The anatomic basis of con- nections between the coronary sinus musculature and the left atrium in humans. Circulation 2000;101:647-652.
8. Merrick AF, Yacoub MH, Ho SY, Anderson RH. Anatomy of the muscular subpulmonary infundibulum with regard to the Ross procedure. Ann tho- rac Surg 2000;69:556-561.
9. Victor S, Nayak VM. Definition and function of commissures, slits and scal- lops of the mitral valve: Analysis in 100 hearts. Asia Pacific J thorac Cardio- vasc Surg 1994;3:10-16.
10. Sutton JP III, Ho SY, Anderson RH. the forgotten interleaflet triangles: A review of the surgical anatomy of the aortic valve. Ann thorac Surg 1995;59:419-42
11. Angelini A, Ho SY, Anderson RH, et al: A histological study of the atrioven- tricular junction in hearts with normal and prolapsed leaflets of the mitral valve. Br Heart J 1988;59:712-716.
12. Dobrzynski H, boyett MR, Anderson RH. New insights into pacemaker activity: Promoting understanding of sick sinus syndrome. Circulation 2007;115:1921-1932.
Từ khóa » Giải Phẫu Tim
-
Giải Phẫu Tim
-
GIẢI PHẪU TIM - SlideShare
-
Giải Phẫu Tim - Kiến Thức Y Học
-
Trình Bày Giải Phẫu Cấu Tạo Tim? - Công Ty Thiết Bị Y Tế CX
-
Giải Phẫu Tim - Môn Thực Hành Giải Phẫu Sinh Lý
-
GIẢI PHẪU ĐỘNG MẠCH VÀNH - Dự Báo đột Quỵ
-
Giải Phẩu Tim - YouTube
-
Table: Các Xét Nghiệm để đánh Giá Giải Phẫu Tim Và Chức Năng Tim
-
Thể Loại:Giải Phẫu Tim – Wikipedia Tiếng Việt
-
Chủ đề Giải Phẫu Tim - Vinmec
-
Quá Trình Hình Thành Của Quả Tim | Vinmec
-
Mô Hình Giải Phẫu Tim 7 Phần - Vinaquips
-
Thông Tim Là Gì? Kỹ Thuật, Quy Trình Thực Hiện Và đối Tượng áp Dụng