Nhận Diện 1 Số Loạn Nhịp Trên Ecg - SlideShare
Có thể bạn quan tâm
Nhận diện 1 số loạn nhịp trên ecg•Download as DOC, PDF•82 likes•30,716 views Võ Tá SơnFollow
Võ Tá SơnFollow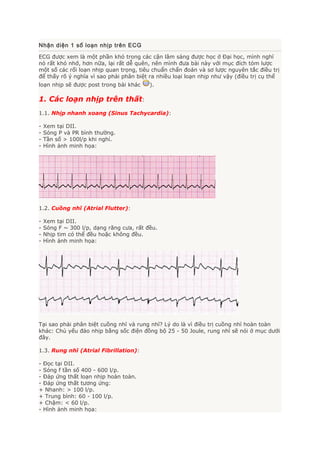







 Võ Tá SơnFollow
Võ Tá SơnFollowHuong dan doc dien tam doRead less
Read more1 of 8Download now







More Related Content
Nhận diện 1 số loạn nhịp trên ecg
- 1. Nhận diện 1 số loạn nhịp trên ECG ECG được xem là một phần khó trong các cận lâm sàng được học ở Đại học, mình nghĩ nó rất khó nhớ, hơn nữa, lại rất dễ quên, nên mình đưa bài này với mục đích tóm lược một số các rối loạn nhịp quan trọng, tiêu chuẩn chẩn đoán và sơ lược nguyên tắc điều trị để thấy rõ ý nghĩa vì sao phải phân biệt ra nhiều loại loạn nhịp như vậy (điều trị cụ thể loạn nhịp sẽ được post trong bài khác ). 1. Các loạn nhịp trên thất: 1.1. Nhịp nhanh xoang (Sinus Tachycardia): - Xem tại DII. - Sóng P và PR bình thường. - Tần số > 100l/p khi nghỉ. - Hình ảnh minh họa: 1.2. Cuồng nhĩ (Atrial Flutter): - Xem tại DII. - Sóng F ~ 300 l/p, dạng răng cưa, rất đều. - Nhịp tim có thể đều hoặc không đều. - Hình ảnh minh họa: Tại sao phải phân biệt cuồng nhĩ và rung nhĩ? Lý do là vì điều trị cuồng nhĩ hoàn toàn khác: Chủ yếu đảo nhịp bằng sốc điện đồng bộ 25 - 50 Joule, rung nhĩ sẽ nói ở mục dưới đây. 1.3. Rung nhĩ (Atrial Fibrillation): - Đọc tại DII. - Sóng f tần số 400 - 600 l/p. - Đáp ứng thất loạn nhịp hoàn toàn. - Đáp ứng thất tương ứng: + Nhanh: > 100 l/p. + Trung bình: 60 - 100 l/p. + Chậm: < 60 l/p. - Hình ảnh minh họa:
- 2. - Điều trị rung nhĩ chủ yếu sử dụng thuốc là chính. 2. Các loạn nhịp thất: 2.1. Nhịp nhanh thất (Ventricular tachycardia): - Xuất hiện ở các chuyển đạo, thường đọc ở DII, V1. - Phức bộ QRS rộng > 0.125s (~ 3 ô nhỏ), dị dạng. - Tần số 110 - 250 l/p, có thể chỉ 60 - 110 l/p. - Phân ly nhĩ thẩt. - Nhát hỗn hợp (Fusion beat) và nhát bắt (Captured beat). - Hình ảnh minh họa: Nhát hỗn hợp:
- 3. Nhát bắt: - Điều trị ưu tiên với Lidocain tĩnh mạch, tiếp ngay bằng sốc điện đồng bộ. 2.2. Cuồng thất (Ventricular flutter): - Xuất hiện ở tất cả chuyển đạo, thường xem tại DII, V1. - Nhiều ngoại tâm thu thất, rất nhanh và đều. - Phức bộ PQRST dị dạng, không phân biệt được các sóng. - Hình minh họa:
- 4. - Điều trị giống rung thất, xem ở dưới nhé . 2.3. Xoắn đỉnh (Torsades de pointes): - Xem tại DII, V1 (các chuyển đạo khác đều có). - Hình ảnh xoắn quanh đường đẳng điện, tạo dạng hình sin của đỉnh R. - Hình minh họa: - Không lạm dụng sốc điện (khác hẳn với rung thất) do xoắn đỉnh dễ tự xóa, dùng tạo nhịp tạm thời vượt tần số, isoprenaline. 2.4. Rung thất (Ventricular fibrillation): - Xem tại DII, V1 (các chuyển đạo khác đều có). - Hình ảnh ngoằn ngoèo, không phân biệt được hình dạng các sóng nữa, tần số 250 - 300 l/p. - Hình minh họa:
- 5. - Điều trị thật khẩn trương vì sẽ tiếp nối bằng cơn Stokes - Adam và mất ý thức. Điều trị bằng hồi sức cơ bản, sốc điện, thuốc chống loạn nhịp, vận mạch và tạo nhịp tạm thời. 3. Các ngoại tâm thu (Premature beat): 3.1. Ngoại tâm thu nhĩ (Premature atrial beat): - Xem tại DII. - Sóng P đến sớm, bất thường. - QRS bình thường. - Nghỉ bù không hoàn toàn. - Hình minh họa: - Ít khi cần điều trị. 3.2. Ngoại tâm thu bộ nối (Premature junctional beat): - Xem tại DII, aVF. - Sóng đến sớm, trước hoặc sau hoặc lẫn vào phức bộ QRS, nghịch chiều so với bình thường do dẫn truyền ngược về nhĩ (âm ở DII, aVF; dương ở aVR) - QRS bình thường. - Nghỉ bù không hoàn toàn. - Hình minh họa: 3.3. Ngoại tâm thu thất (Premature ventricular beat): - Xem tại DII, V1. - Không có sống P đi trước. - QRS dị dạng, rộng.
- 6. - Nghỉ bù hoàn toàn. - NTT thất P: Dạng rS hoặc QS tại V1, R cao ở V6. - NTT thất T: Dạng R hoặc qR tại V1, RSR' hoặc RS tại V6. - Phải nhận diện được NTT thất nguy hiểm, sẽ diễn tiến đến rung thất: + Quá dày (> 12 NTT/p hoặc > 1 NTT/10 nhát bóp bình thường). + Đa dạng. + Từng loạt > 2 NTT liền nhau. + NTT thất rơi gần trúng đỉnh sóng T của QRS ngay trước nó. - Hình minh họa: 4. Các blốc (Block): 4.1. Blốc xoang nhĩ (Sinoatrial block): - Xem tại DII. - Không PQRST. - Sau nhát bị blốc, nhát sau có thể là nhát xoang bình thường, nhát thoát nhĩ thất hoặc nhát thoát thất. - Hình minh họa: 4.2. Blốc nhĩ thất độ 1 (First degree atrioventricular block): - Xem tại DII, V1. - Khoảng PR > 0.22s (~ 5 ô nhỏ). - Hình minh họa: - Không cần dùng thuốc, chỉ tránh các thuốc làm giảm dẫn truyền, điều trị nguyên nhân (nếu có).
- 7. 4.3. Blốc nhĩ thất độ 2 (Second degree atrioventricular block): - Xem tại DII, V1. - Đặc trưng bở nhát rơi: Có sóng P nhưng không dẫn nên không tạo được phức bộ QRST. - Mobitz 1: PR dài dần cho đến khi có nhát rơi -> Tổn thương thường ở nút nhĩ thất. - Mobitz 2: PR có định cho đến khi có nhát rơi -> Tổn thương thường nằm tại bó His. - Hình minh họa: Mobitz 1: Mobitz 2: - Mobitz 1 và 2 điều trị hoàn toàn khác nhau: + Mobitz 1: Chỉ đặt máy tạo nhịp nếu có hậu quả của rối loạn dẫn truyền (VD: Ngất). + Mobitz 2: Đặt máy tạo nhịp vì sẽ dẫn tới block tim hoàn toàn 4.4. Blốc nhĩ thất độ 3 (Third degree atrioventricular block): - Xem tại DII, V1. - Phân ly nhĩ thất: Tần số nhĩ không liên quan với tần số thất. - Phức hợp QRS: Dị dạng (nhịp tự thất), tần số chậm (< 45 l/p). - Hình minh họa: - Đặt máy tạo nhịp vĩnh viễn. 4.5. Blốc nhánh phải (Right bundle branch block): - Xem tại V1, V6. - V1: QRS dạng RSR', sóng R rộng hoặc qR. - V6: Sóng S rộng và sâu. - Hình minh họa:
- 8. 4.6. Blốc nhánh trái (Left bundle branch block): - Xem tại V1, V6. - V1: S rất rộng. - V6: R rộng, đỉnh tày hoặc có khấc. - Hình minh họa:
Từ khóa » Cuồng Nhĩ điện Tâm đồ
-
Cuồng Nhĩ - Rối Loạn Tim Mạch - Phiên Bản Dành Cho Chuyên Gia
-
Điện Tâm đồ Chẩn đoán Cuồng động Nhĩ (flutter) - Dieutri.Vn
-
Ca Lâm Sàng điện Tâm đồ 11 - Health Việt Nam
-
Phân Biệt Giữa Rung Nhĩ Và Cuồng Nhĩ - Vinmec
-
[PDF] CUỒNG NHĨ
-
Chuyên Gia Giải đáp: Cuồng Nhĩ Là Gì? Điều Trị Bệnh Như Thế Nào?
-
Cuồng Nhĩ: Rối Loạn Nhịp Tim Thường Gặp Và Những điều Cần Biết
-
Cuồng Nhĩ: Tổng Quan Từ Giải Phẫu, điện Sinh Lý đến Thực Hành Lâm ...
-
[PDF] CUỒNG NHĨ - Bệnh Viện Thanh Vũ
-
Cuồng động Nhĩ - Bệnh Viện đa Khoa Tỉnh Quảng Ninh
-
[PDF] Đọc điện Tâm đồ Dễ Hơn - VNRAS
-
[PDF] Nhịp Nhanh Trên Thất - PGS. TS. BS Phạm Nguyễn Vinh
-
Bệnh Cuồng Nhĩ: Nguyên Nhân, Biến Chứng Và Cách điều Trị