Sinh Lý Hệ Mạch Máu
Có thể bạn quan tâm
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đại cương
Mạch máu là một hệ thống kín, dẫn máu từ tim đến tổ chức và trở về lại tim.
Tim trái tống máu vào động mạch chủ, tạo ra một áp lực lớn đưa máu qua vòng tuần hoàn cho đến tim phải: áp lực cao nhất trong động mạch chủ và thấp nhất trong tâm nhĩ phải. Như vậy áp lực càng xa tim càng giảm. Tim phải tống máu lên tuần hoàn phổi, sức cản dòng chảy của vòng tuần hoàn này yếu hơn nhiều so với tuần hoàn hệ thống, do đó áp lực tống máu sẽ yếu hơn tim trái.
Áp lực máu tùy thuộc thể tích máu toàn bộ trong hệ tim mạch. Thể tích máu bình thường ở một người trưởng thành khoảng 5lít, trong đó phần lớn (60%) được chứa trong hệ tĩnh mạch và tiểu tĩnh mạch. Khi thể tích máu giảm trên 10%, áp lực máu giảm và sự tăng thể tích máu như tình trạng ứ nước, làm tăng áp lực máu (Hình).
Tốc độ trung bình của máu thay đổi tỉ lệ nghịch với thiết diênû ngang của mạch máu, cao trong động mạch chủ, giảm dần ở các mạch máu nhỏ và thấp nhất trong mao mạch, là nơi mà diện cắt ngang toàn bộ 1000 lần hơn so với động mạch chủ (Hình). Về mặt chức năng, vòng đại tuần hoàn, hay tuần hoàn hệ thống được chia như sau:
Hệ phân bổ, gồm động mạch chủ và những động mạch khác, chứa ít máu, áp lực lớn.
Hệ tiểu động mạch, ở đó phần lớn năng lượng sinh ra do áp lực động mạch bị triệt tiêu.
Hệ trao đổi, mạng mao mạch với diện rộng, trao đổi chất với dịch ngoại bào.
Hệ dự trữ, các tĩnh mạch, tĩnh mạch chủ và nhĩ phải, chứa lượng máu lớn, với áp lực thấp.
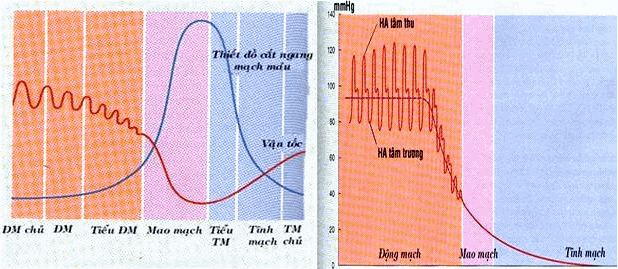
Hình: Đường biễu diễn thay đổi áp lực máu trong hệ mạch. Vận tốc máu và thiết đồ cắt ngang trong hệ mạch.
Hệ động mạch
Động mạch có chức năng đưa máu từ tim đến các mao mạch toàn cơ thể. Động mạch chủ rời tim và phân thành những động mạch nhỏ hơn đến các vùng khác nhau của cơ thể. Các động mạch này lại phân thành những động mạch nhỏ hơn nữa, gọi là tiểu động mạch. Các tiểu động mạch đến mô, điều hòa phân phối máu vào mao mạch phù hợp với nhu cầu tổ chức.
Đặc điểm cấu trúc chức năng
Thành động mạch có 3 lớp:
Lớp trong là lớp tế bào nội mạc, tiếp xúc với máu, tiếp đến là lớp cơ bản và lớp mô đàn hồi, gọi là lớp đàn hồi trong. Lớp tế bào nội mạc lót liên tục mặt trong của hệ tim mạch (tim và tất cả các mạch máu).
Lớp giữa là lớp dày nhất, chứa các tế bào cơ trơn và các sợi đàn hồi. Cơ trơn được chi phối bởi hệ giao cảm làm thay đổi đường kính mạch máu.
Lớp ngoài chủ yếu là những sợi collagen và sợi đàn hồi, ở động mạch vừa, một lớp đàn hồi ngoài ngăn giữa lớp ngoài và lớp giữa. Lớp ngoài nâng đỡ và bảo vệ mạch máu. Ởí động mạch lớn có mạch máu nuôi động mạch.
Lớp giữa quyết định tính chất của động mạch, tùy theo tỉ lệ giữa sợi đàn hồi và tế bào cơ trơn. Các động mạch lớn như động mạch chủ, động mạch cảnh chung... thành mỏng, chứa nhiều sợi đàn hồi và ít cơ trơn, sự giãn của các sợi đàn hồi có khả năng dự trữ năng lượng, giúp máu chảy liên tục. Các động mạch vừa như động mạch phân đến cơ quan, thành dày hơn, chứa nhiều cơ trơn và ít sợi đàn hồi, do đó chúng có khả năng co hoặc giãn rất lớn để điều chỉnh lưu lượng máu đến cơ quan tùy theo nhu cầu.
Đặc tính sinh lý của động mạch
Tính đàn hồi:
Đàn hồi là sự trở lại trạng thái ban đầu khi có một lực làm thay đổi, biến dạng (dây cao su, lò xo...).
Thí nghiệm Marey: Dùng một bình nước treo ở một độ cao, nối vào một ống cao su rồi chia thành 2 nhánh: một nhánh nối vào ống thủy tinh, nhánh kia nối vào ống cao su, cho chảy vào 2 lọ.
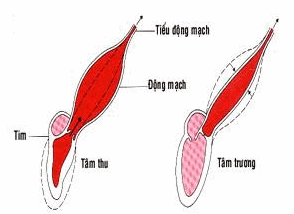
Hình: Tính đàn hồi giúp máu chảy liên tục.
Dùng một kẹp, kẹp nhịp nhàng vào ống cao su ở gốc, trước khi chia nhánh, thấy nước chảy từ ống cao su ra liên tục và nhiều hơn, còn từ ống thủy tinh thì đứt quãng và ít hơn. Điều đó có thể giải thích là ống cao su có tính đàn hồi, nhờ vậy mà nước chảy liên tục và nhiều hơn.
Tính đàn hồi của mạch máu cũng có thể giải thích như vậy: tim đập ngắt quãng, nhưng máu vẫn chảy liên tục. Trong thời kỳ tâm thu, máu được tống vào động mạch làm cho nó giãn ra, lúc này nó nhận được một thế năng. Trong thời kỳ tâm trương, nó trở lại trạng thái ban đầu, trả lại thế năng đó và tiếp tục đẩy máu đi, làm cho máu chảy liên tục (Hình).
Tính co thắt:
Lớp cơ trơn của thành mạch được chi phối bởi thần kinh, có thể chủ động thay đổi đường kính, nhất là ở các tiểu động mạch. Đặc tính này khiến lượng máu được phân phối đến cơ quan tùy theo nhu cầu, lúc hoạt động hay khi nghỉ ngơi.
Huyết áp động mạch
Huyết áp (HA) là áp suất máu trong động mạch. Máu chảy được trong động mạch là kết quả của hai lực đối lập, lực đẩy máu của tim và lực cản của thành động mạch, trong đó lực đẩy máu của tim thắng nên máu chảy được trong động mạch với một tốc độ và áp suất nhất định.
Huyết áp tâm thu: còn gọi là huyết áp tối đa, thể hiện khả năng co bóp của tim, là giới hạn cao nhất của những dao động có chu kỳ của huyết áp trong mạch. Huyết áp tối đa thay đổi tùy tuổi, thường từ 90-140mmHg.
Huyết áp tâm trương: còn gọi là huyết áp tối thiểu, thể hiện sức cản của thành mạch, là giới hạn thấp nhất của những dao động có chu kỳ của huyết áp trong mạch. Huyết áp tối thiểu thay đổi từ 50-90mmHg.
Huyết áp trung bình: còn gọi là huyết áp hữu hiệu, là trung bình của tất cả áp suất máu được đo trong một chu kỳ thời gian, nó thể hiện sức làm việc thực sự của tim. Huyết áp trung bình gần với huyết áp tâm trương hơn huyết áp tâm thu trong chu kỳ hoạt động của tim.
huyết áp trung bình = huyết áp tâm trương + 1/3 huyết áp hiệu số
Hiệu áp: là khoãng chênh lệch giữa huyết áp tối đa và huyết áp tối thiểu, là điều kiện cần cho tuần hoàn máu. Bình thường khoảng 50mmHg. Hiệu áp tùy thuộc lực bóp của tim và sức cản của mạch máu từ tim đến mao mạch. Hiệu áp còn gọi là áp lực mạch (pulse pressure). Áp lực mạch ở người ít có nguy cơ biến cố tim mạch là ( 50 mmHg. Khi áp lực mạch tăng, đặc biệt do giảm huyết áp tâm trương, làm giảm áp lực tưới máu động mạch vành, do đó làm gia tăng biến cố mạch vành ở những bệnh nhân vốn đã có bệnh lý mạch vành.
Huyết áp động mạch giảm ít từ động mạch lớn sang động mạch vừa vì kháng lực nhỏ, nhưng giảm nhanh trong các động mạch nhỏ và tiểu động mạch, do kháng lực cao nhất của chúng đối với dòng máu qua hệ động mạch. Vì vậy các động mạch nhỏ, đặc biệt là các tiểu động mạch được gọi là mạch máu cản của hệ tuần hoàn, những thay đổi nhỏ trong khẩu kính của chúng có thể gây thay đổi lớn trong sức cản ngoại vi toàn bộ.
Huyết áp trung bình ở cuối tiểu động mạch là 30-35mmHg. Hiệu áp chỉ còn 5mmHg.
Các yếu tố ảnh hưởng đến huyết áp
Để nghiên cứu huyết áp, người ta vận dụng định luật Poiseuille về sự luân chuyển chất lỏng trong hệ thống ống dẫn.
Công thức Poiseuille:
Q = (P1 - P2) x (пr4)/ (8lƞ)
| Hệ thống ống | Mạch máu | |
| Q | Lưu lượng chất lỏng | Lưu lượng máu |
| P1 | Áp xuất đầu ống | Áp xuất quai động mạch chủ |
| P2 | Áp xuất cuối ống | Áp xuất ở nơi tĩnh mạch chủ đổ vào tâm nhĩ phải (=0) |
| r | Bán kính ống | Bán kính mạch |
| l | Chiều dài ống | Từ quai ĐM chủ đến TM chủ trên nơi đổ vào tâm nhĩ phải |
| h | Độ quánh của chất lỏng | Độ quánh của máu |
Vậy ta có:
Q = (пr4) / (8lƞ*DP) và DP = (Q8lƞ) / пr4)
Cần lưu ý rằng lưu lượng máu tỉ lệ thuận với sự chênh lệch áp suất giữa hai đầu mạch máu (P), nhưng tỉ lệ nghịch với sức cản (R) của hệ mạch. Trong đó, sức cản R tỉ lệ thuận với chiều dài mạch máu và độ quánh của máu, tỉ lệ nghịch với thiết diện mạch máu.
Như vậy, 8lh /p r4 là sức cản R của hệ mạch, cho nên ta có P = Q.R. Trong đó chiều dài hệ mạch là không đổi, như vậy huyết áp phụ thuộc vào lưu lượng tim, tính chất mạch máu và máu.
Lưu lượng tim:
Q = Qs . f.
Qs là khối lượng máu mỗi lần tim bóp tống ra (bình thường khoảng 70ml).
f (tần số tim): số lần tim bóp trong 1 phút (bình thường khoảng 70 lần/phút).
Vậy Q = Qs x f = 70ml x 70 lần = 4900ml/phút.
Khi tim co bóp mạnh, máu được đẩy vào động mạch nhiều hơn, thể tích tâm thu tăng do đó huyết áp cao hơn và ngược lại.
Khi tim đập chậm, trong một số bệnh lý, thể tích tâm thu không tăng nên lưư lượng giảm và huyết áp giảm. Khi tim nhanh, thể tích tâm thu có giảm chút ít nhưng lưu lượng tăng nên huyết áp tăng. Nhưng có khi tim đập chậm mà huyết áp không giảm, gặp ở người tập luyện thể thao.
Ví dụ: Tim đập chậm 50 lần nhưng Qs =100ml , do đó Q = 5000ml.
Khi tim đập nhanh (>140lần/phút), thời kỳ tâm trương quá ngắn, không đủ cho máu trở về tim, do đó thể tích tâm thu giảm và lưu lượng tim giảm, huyết áp giảm.
Yếu tố máu:
Khối lượng máu (V) cũng quyết định HA, khi mất máu (V giảm) thì huyết áp sẽ giảm vì Q giảm và huyết áp hạ.
Độ quánh của máu cũng là yếu tố quan trọng quyết định HA, đồng thời nó cũng tỉ lệ với sức cản R. Nếu độ quánh giảm, sức cản giảm, huyết áp hạ, đó là trường hợp của người bị bệnh thiếu máu, do thiếu protein trong huyết tương và thiếu cả hồng cầu, do đó độ quánh giảm. Trường hợp mất máu, do bị chảy máu nặng, làm cho V giảm, cơ thể sẽ rút nước gian bào để bù V hoặc do chuyền dịch để bù V, độ quánh bị giảm nên huyết áp giảm.
Khi độ quánh tăng, gặp trong tiêu chảy nhẹ, tăng hồng cầu bất thường hoặc bỏng nặng, làm cho sức cản tăng và vì vậy huyết áp tăng. Có trường hợp độ quánh tăng, nhưng huyết áp vẫn giảm, gặp trong mất nước như nôn mửa nhiều, tiêu chảy nặng làm cho V giảm, lúc này máu bị cô đặc làm cho độ quánh tăng, nhưng V giảm, vì vậy huyết áp giảm.
Yếu tố mạch:
Khi đường kính mach máu nhỏ, tăng sức cản, do đó huyết áp tăng. Ngược lại, khi mạch giãn, huyết áp thấp. Ở người cao tuổi, mạch máu kém đàn hồi, sức cản tăng, khiến cho huyết áp cao.
Những yếu tố khác làm thay đổi huyết áp:
Theo tuổi: Huyết áp tỷ lệ thuận với tuổi đời, càng về già huyết áp càng cao theo mức độ xơ hóa động mạch.
| Tuổi | Huyết áp tối đa (mmHg) | Huyết áp tối thiểu (mmHg) |
| 1 - 2 | 85 - 105 | 40 - 50 |
| 3 - 7 | 86 - 88 | 58 - 63 |
| 8 - 14 | 93 - 117 | 59 - 75 |
| 14 - 18 | 100 - 120 | 60 - 70 |
| 18 - 45 | 110 - 130 | 60 - 80 |
| 45 - 60 | 120 - 140 | 70 - 80 |
| 60 - 80 | 140 - 150 | 80 - 90 |
Theo giới huyết áp giữa nam và nữ chênh nhau không nhiều:
11 - 14 tuổi gái hơn trai; 15 tuổi bằng nhau; trên 16 tuổi nam cao hơn nữ.
Thay đổi theo trọng lực:
Ở vị trí đứng thẳng, huyết áp trung bình của động mạch ngang tim là 100 mmHg, do ảnh hưởng của trọng lực, động mạch ở cao hơn tim 1cm thì huyết áp giảm 0,77 mmHg, thấp hơn tim 1cm thì huyết áp tăng 0,77 mmHg.
Thay đổi theo chế độ ăn:
Ăn nhiều đạm, ăn mặn thì huyết áp tăng.
Thay đổi theo nhịp sinh học:
Huyết áp thay đổi theo ngày đêm như hình sin. huyết áp thường hạ vào sáng sớm tăng dần đến trưa rồi chiều giảm.
Vận động:
Khi vận động, huyết áp tăng do sự đáp ứng của cơ thể đối với hoạt động thể lực lúc đầu, sau đó huyết áp giảm dần nhưng vẫn cao hơn bình thường. Trường hợp huyết áp giảm trong vận động nặng, thường do khả năng bơm máu của tim không đủ hiệu lực.
Ở những người rèn luyện thân thể đều đặn, huyết áp có xu hướng thấp hơn trị số bình thường, đây là dấu hiệu của sức khỏe tốt.
Phương pháp đo huyết áp
Đo trực tiếp:
Năm 1932 Stophen Halen đã nối động mạch đùi của con ngựa vào một ống thủy tinh đường kính 4 mm, cao 3 m. Thấy cột máu dâng kên 2,7m và dao động theo nhịp tim. Ludwig đã lắp một ống thủy tinh hình chữ U có đựng thủy ngân và nối với cái phao cùng bút ghi và ghi được HA.
HA dao động theo nhịp tim và ghi được huyết áp tối đa và tối thiểu (sóng a )
Nối các đỉnh sóng a, có đường biểu diễn huyết áp dao động theo nhịp thở: hít vào huyết áp tăng, thở ra huyết áp giảm. (sóng b )
Ngoài ra thấy trên một đoạn dài, các đỉnh của sóng b dao động tạo nên một sóng, gọi là sóng mạch (trương lực mạch), do tác dụng co mạch của trung tâm co mạch ở hành não tăng giảm đều đặn (sóng g).
Đo gián tiếp:
Thường đo bằng máy đo huyết áp thủy ngân theo phương pháp Korotkov. Đây là loại máy chính xác nhất, nhưng vì hơi cồng kềnh nên người ta cải tiến, tạo ra những máy đo huyết áp gọn hơn như máy dạng đồng hồ, máy đo huyết áp bằng điện tử, không cần nghe mà các chỉ số hiện lên trên màn hình.
Phương pháp nghe mạch của Korotkov:
Dùng túi cao su quấn quanh cánh tay và ống nghe đặt trên động mạch cánh tay bên dưới túi cao su. Bơm căng túi cao su để ép vào động mạch cánh tay đến khi không nghe thấy mạch đập. Sau đó cho giảm áp lực túi cao su dần , khi nghe mạch đập lại, đó chính là huyết áp tối đa, còn gọi là tiếng thứ nhất của Korotkov. Tiếp tục cho giảm áp, lúc bắt đầu không nghe mạch đập nữa, gọi là tiếng cuối của Korokov, đó chính là huyết áp tối thiểu. Như vậy, những tiếng mạch đập nghe được (những tiếng Korotkov), sinh ra do máu đi qua động mạch cánh tay bị hẹp, do sự rung động của thành động mạch đàn hồi nằm giữa hai chế độ áp suất bằng nhau ở trong bao và trong động mạch, xảy ra ở thời điểm khi huyết áp lớn hơn huyết áp tâm trương và nhỏ hơn huyết áp tâm thu.
Huyết áp cũng có thể đo bằng phương pháp bắt mạch, bơm hơi vào túi khí như phương pháp nghe, giảm áp suất từ từ vừa bắt mạch quay. Trị số áp suất lúc tay nhận được mạch đầu tiên là áp suất tâm thu.
Điều hòa tuần hoàn động mạch
Động mạch không phải là những ống dẫn máu thụ động, ngược lại, nó đóng vai trò quan trọng cho việc phân phối máu đến tổ chức. Trong thành động mạch có những sợi cơ trơn khiến cho nó có khả năng chun giãn. Các sợi cơ trơn này lại chịu sự chi phối của hệ thần kinh thực vật, đồng thời nó còn chịu ảnh hưởng của các chất trong máu qua cơ chế thể dịch.
Điều hòa tuần hoàn tại chỗ:
Nhằm đảm bảo hai chức năng:
Khi yêu cầu được tưới máu của các cơ quan là hằng định, thì sự tự điều hòa nhằm đảm bảo một sự cung cấp máu không đổi cho dù áp lực động mạch thay đổi.
Sự tưới máu được thực hiện theo yêu cầu. Khi hoạt động, chẳng hạn ở cơ vân hoặc cơ tim, sự tưới máu có thể tăng gấp nhiều lần so với lúc nghỉ ngơi.
Sự giãn cơ trơn ở các tiểu động mạch tùy thuộc vào lưu lượng máu. Khi lưu lượng máu giảm, cơ trơn giãn và sự giãn mạch xảy ra. Khi áp suất truyền vào mạch tăng khiến mạch căng giãn gây nên một sự co rút phản ứng, do cơ trơn thành mạch khi bị căng thì co lại.
Các bạch cầu, tiểu cầu, tế bào cơ trơn thành mạch, tế bào nội mạc mạch máu có thể tổng hợp và phóng thích nhiều yếu tố vận mạch. Một yếu tố quan trọng nhất là EDRF (endothelium-derived relaxation factor) gây giãn mạch, được biết chính là chất khí mang tín hiệu NO trong những năm gần đây. Những chất giãn mạch khác là ion H+ và K+ , chất chuyển hóa như lactate và adenosine. Chất gây co mạch bao gồm thromboxane A2, prostaglandin F, gốc superoxide, angiotensin và endothelin. Một khi được phóng thích, chất gây giãn mạch làm giãn tại chỗ tiểu động mạch và giãn cơ thắt tiền mao mạch, làm tăng dòng máu đi qua mô, và đưa mức oxy ở mô về bình thường. Chất co mạch có tác dụng ngược lại. Những kích thích làm giải phóng các chất vận mạch bao gồm nồng độ oxy, CO2 ở mô, các homon chung và homon địa phương.
Điều hòa tuần hoàn bởi hệ thần kinh:
Trung tâm tim mạch:
Gồm một nhóm tế bào thần kinh trong hành não có chức năng điều hòa hoạt động tim và huyết áp. Từ các dây thần kinh này, xung động đi xuống tủy sống theo các sợi tiền hạch giao cảm, từ đó đi ra ngoại biên bằng những sợi sau hạch để đến cơ trơn mạch máu. Ở trạng thái bình thường, luôn có những tín hiệu giao cảm từ trung tâm vận mạch xuống mạch, làm mạch hơi co lại tạo trương lực mạch.
Khi những tín hiệu giao cảm tăng, gây co mạch và tăng huyết áp, gây co tĩnh mạch, tăng lưu lượng tim. Ngược lại, nếu giảm các tín hiệu này đến mạch thì mạch giãn, huyết áp hạ, tăng dự trữ máu ở hệ tĩnh mạch.
Những chất cảm thụ áp suất (Baroreceptors):
Là những chất cảm thụ với thay đổi áp suất, có ở thành động mạch lớn, tĩnh mạch và nhĩ phải điều hòa huyết áp. Ba hệ thống điều hòa ngược quan trọng nhất mà các thụ thể này tham gia là phản xạ động mạch chủ, xoang động mạch cảnh và phản xạ tim phải (phản xạ Bainbridge).
Khi áp suất ở quai động mạch chủ và xoang động mạch cảnh tăng, xung động từ những chất cảm thụ này sẽ theo dây thần kinh IX, X về hành não, ức chế vùng co mạch làm giảm xung ra ngoại biên gây giãn mạch, huyết áp giảm, đồng thời kích thích dây X làm tim đập chậm. Khi áp suất giảm thì có tác dụng ngược lại, nghĩa là giảm các xung động từ các chất thụ cảm, giảm sự ức chế trung tâm vận mạch, tăng tín hiệu giao cảm ra ngoại biên gây co mạch và tăng huyết áp, đồng thời giảm kích thích dây X làm tim đập nhanh(Hình).
Phản xạ Bainbridge tương tự như đã trình bày ở phần điều hoà tần số tim.
Những chất cảm thụ hóa học (chemoreceptors):
Là những chất cảm thụ nhạy cảm với sự thay đổi PO2, PCO2 và pH máu, khu trú ở quai động mạch chủ và xoang động mạch cảnh.
Khi PO2 trong máu động mạch giảm, các receptor này bị kích thích, sẽ truyền xung động về hành não, kích thích vùng co mạch gây co mạch ngoại biên và tăng huyết áp. Tương tự như vậy khi PCO2 tăng và pH giảm.
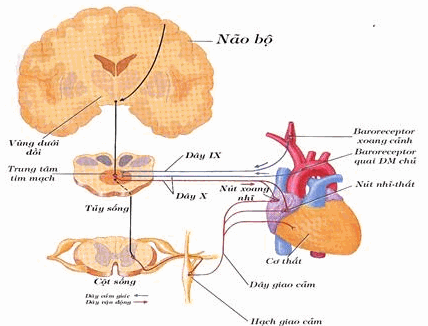
Hình: Hệ thần kinh thực vật chi phối tim và phản xạ baroreceptor giúp điều hòa huyết áp.
Hệ thần kinh thực vật:
Từ trung tâm tim mạch ở hành não, xung động truyền ra theo các sợi giao cảm và phó giao cảm đến tim và mạch máu. Hệ giao cảm đóng vai trò quan trọng trong điều hòa tuần hoàn của hệ thần kinh thực vật. Trong khi đó, hệ phó giao cảm thì quan trọng cho chức năng tim.
Hệ thần kinh giao cảm: các sợi giao cảm gây co mạch ở các động mạch, tiểu động mạch, tĩnh mạch. Chất hóa học trung gian là norepinephrin, hoạt động trực tiếp lên các a receptor của cơ trơn mạch máu gây co mạch. Đồng thời sự kích thích giao cảm còn khiến tủy thượng thận tiết epinephrin và norepinephrin vào máu gây co mạch, nhưng một vài nơi, epinephrin gây giãn mạch do tác dụng kích thích b receptor. Thêm vào đó, một vài sợi giao cảm đến mạch máu cơ vân là sợi cholinergic, chúng phóng thích acetylcholin gây giãn mạch.
Hệ thần kinh phó giao cảm: vai trò nhỏ trong điều hòa tuần hoàn động mạch Tác dụng chủ yếu là kiểm soát nhịp tim do các dây X đến tim gây giảm nhịp tim. Chất dẫn truyền thần kinh là acetylcholin (Hình).
Điều hòa áp suất máu bởi hệ thống hormon:
Các chất gây co mạch:
Norepinephrin: co mạch mạnh do tác dụng lên a receptor.
Epinephrin: gây co mạch ở nồng độ cao tác dụng lên a receptor, ở nồng độ thấp gây giãn mạch (tác dụng lên b receptor).
Hai homon trên được sản sinh từ tủy thượng thận chủ yếu gây tăng lưu lượng tim (do tăng tốc độ và sức co của tim), co tiểu động mạch và tĩnh mạch đến da, các tạng ở bụng nhưng gây giãn tiểu động mạch ở cơ tim và cơ vân.
Hệ Renin-Angiotensin-aldoterone (RAA) : khi thể tích máu giảm hoặc lưu lượng máu đến thận giảm, các tế bào cạnh cầu thận tăng phóng thích renin vào máu. Renin tác động và chuyển angiotensinogen thành angiotensin I. Chất này qua mao mạch phổi, một enzyme chuyển là angiotensin converting enzyme (ACE) chuyển nó thành angiotensin II gây co mạch mạnh, đặc biệt ở các tiểu động mạch, làm tăng sức cản ngoại biên toàn bộ và làm tăng huyết áp. Đồng thời, kích thích bài tiết aldoterone, tăng tái hấp thu ion Na+ và giữ nước, làm tăng thể tích máu toàn bộ và tăng huyết áp.
Vasopressin (ADH : antidiuretic hormone) : được sản sinh ở vùng dưới đồi và giải phóng từ thùy sau tuyến yên. Bình thường chỉ tiết rất ít trong máu. Khi xuất huyết nặng, nồng độ vasopressin tăng cao gây tăng huyết áp động mạch để đưa huyết áp về trị số bình thường.
Các chất gây giãn mạch:
Nhóm Kinin: bradykinin huyết tương và lysilbradykinin trong mô, tác dụng giãn các tiểu động mạch, làm tăng tính thấm mao mạch, thu hút bạch cầu, làm tăng lượng máu đến mô.
Prostaglandin: có ở hầu hết các tổ chức, mặc dù có một vài prostaglandin gây co mạch nhưng phần lớn gây giãn mạch.
Histamin: có ở hầu hết các mô, có tác dụng giãn mạch, tăng tính thấm thành mạch, do đó làm giảm huyết áp.
ANP (ANF: atrial natriuretic peptide hay factor): do tâm nhĩ bài tiết gây hạ huyết áp do tác dụng giãn cơ trơn thành mạch, giảm sức cản ngoại biên, đồng thời tăng thải muối nước qua nước tiểu, gây giảm thể tích máu. Sự bài tiết ANP phụ thuộc vào khối lượng máu cơ thể, khi tăng lượng máu trong nhĩ, áp suất tâm nhĩ tăng và tăng tiết ANP. Ngược lại, khi áp suất tâm nhĩ hạ thì sự bài tiết ANP giảm.
Parathyroid hormon (PTH) và calcitriol: hai hormon này điều hòa nồng độ Canxi và phosphate máu ( Ca2+, HPO4-), nhưng cũng ảnh hưởng đến cơ trơn mạch máu. PTH gây giãn mạch, làm giảm áp lực máu, trong khi đó calcitriol gây co mạch, làm tăng huyết áp.
Hệ mao mạch
Các mao mạch là nơi đảm bảo chức năng chính của hệ mạch, đó là nơi xảy ra sự trao đổi 02, C02, chất dinh dưỡng giữa máu và tổ chức. Để đảm bảo chức năng này, máu lưu thông chậm lại trong mạng lưới mao mạch, thêm nữa, các tế bào đều ở gần mao mạch. Có khoảng 10.000 triệu mao mạch và tổng diện tích trao đổi khoảng 500-700m2.
Đặc điểm cấu trúc chức năng
Các tiểu động mạch phân nhánh thành các mao mạch, các mao mạch tạo thành những mạng đi vào tổ chức. Hệ mao mạch gồm các mao mạch thực sự , là những mạch máu dài và mỏng (thành dày 0,5(m, đường kính mao mạch 8(m). Đầu mao mạch có cơ vòng tiền mao mạch, kiêím soát lượng máu đi vào mao mạch. Thành mao mạch là lớp tế bào nội mô, bên ngoài là màng đáy. Giữa các tế bào nội mô có những khe nhỏ đi xuyên qua thành mao mạch, đường kính khoảng 6-7nm, nó chiếm không hơn 1/1000 tổng diện tích mao mạch. Phần lớn nước và chất điện giải có thể đi qua khe dễ dàng. Ngoài ra trong lớp tế bào nội mô có những bọc ẩm bào. Các bọc này được hình thành ở một mặt của tế bào và di chuyển chậm qua lớp tế bào nội mô, vận chuyển các chất đi qua màng mao mạch.
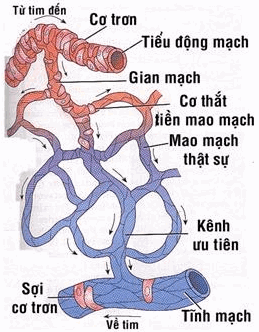
Hình: Sơ đồ vi tuần hoàn.
Ngoài những mao mạch thực sự, còn có những đường nối thông trực tiếp giữa tiểu động mạch và tiểu tĩnh mạch, đường này rộng và ngắn, không phân chia thành mạng mao mạch dài và hẹp như mao mạch thực sư, luôn luôn mở gọi là mạch thẳng (ở phía mao động mạch) và kênh rộng (ở phía mao tĩnh mạch) (Hình).
Động lực máu trong mao mạch
Máu chảy trong mao mạch là do sự chênh lệch áp suất từ tiểu động mạch đến tiểu tĩnh mạch. Huyết áp giảm rất thấp khi qua mao mạch (10mmHg), đến tiểu tĩnh mạch chỉ còn 10-15mmHg. Trong trường hợp bệnh lý, mao mạch giãn ra, huyết áp thấp hơn huyết áp tĩnh mạch, máu sẽ bị ứ lại trong mao mạch, huyết tương thấm qua mao mạch, gây phù.
Lưu lượng máu qua mao mạch tùy thuộc vào sự hoạt động của tổ chức đó và được điều hòa bởi cơ thắt tiền mao mạch cũng như sức cản của động mạch nhỏ và tiểu động mạch đến tổ chức. Khi nghỉ ngơi, các cơ thắt này chỉ mở 5-10% các mao mạch để cho máu đi qua, trái lại khi hoạt động, như co cơ chẵng hạn, máu tràn ngập mao mạch.
Máu không chảy liên tục qua mạng mao mạch mà thường ngắt quãng, do sự co, giãn của cơ thắt tiền mao mạch và cơ trơn thành mao mạch. Máu chảy qua mao mạch rất chậm, tốc độ < 0,1 cm/giây, điều này thuận lợi cho sự trao đổi chất.
Sự trao đổi chất qua mao mạch
Sự trao đổi chất diễn ra ở các mao mạch thực sự. Có 5% tổng lượng máu (khoảng 250ml) ở hệ mao mạch tham gia trao đổi chất.
Dưỡng chất, oxy và những chất khác trong máu sẽ đi qua thành mao mạch, vào dịch kẽ, rồi vào tế bào. Tế bào thải các chất theo hướng ngược lại. Sự qua lại này được thực hiện theo 3 con đường : khuếch tán, vận chuyển theo lối ẩm bào và sự lọc.
Những chất có trọng lượng phân tử tương đối lớn như các protein không hòa tan trong mỡ không thể qua các lỗ của thành mao mạch, mà được vânû chuyển bởi các bọc ẩm bào.
Cách thức trao đổi qua mao mạch quan trọng nhất là sự khuếch tán đơn giản. Các chất như oxy, carbonic, glucose, acid amin, hormon và những chất khác khuyếch tán qua thành mao mạch theo sự chênh lệch nồng độ. Các chất hòa tan trong lípid như oxy, carbonic và ure đi qua trực tiếp màng bào tương của tế bào nội mạc, các chất ít hòa tan trong lípid như Na+, K+, Cl- và glucose khuếch tán qua các lỗ giữa tế bào nội mô.
Nước và các chất hòa tan đi qua các lỗ giữa tế bào nội mạc bằng sự lọc, phụ thuộc vào sự chênh lệch áp suất giữa trong và ngoài mao mạch. Mặc dù cách thức trao đổi này tương đối bé (ngoại trừ ở thận), nhưng nó quan trọng cho sự duy trì thể tích máu tuần hoàn. Sự trao đổi này phụ thuộc vào áp suất thủy tĩnh và áp suất keo.
Áp suất thủy tĩnh (Pc), tức HA, có khuynh hướng đẩy nước và các chất hòa tan từ máu sang dịch kẽ., trị số thay đổi từ 32mmHg ở mao động mạch đến 15mmHg mao tĩnh mạch.
Áp suất thủy tĩnh dịch kẽ (Pi) thường bằng 0.
Áp suất keo huyết tương (p c), phụ thuộc protein huyết tương , tác dụng kéo nước và các chất hòa tan vào trong mao mạch. Bình thường khoảng 28mmHg.
Áp suất keo dịch kẽ (pi), trị số này rất nhỏ khoảng 1mmHg.
Sự di chuyển của chất dịch, gọi là áp lực lọc thực sự, tại mao mạch được tính như sau :
Sự di chuyển dịch = k ( Pc +p i) - ( Pi + p c )
K là hệ số lọc của mao mạch ( 0,08-0,015ml/ph/mmHg 100g mô).
Áp lực lọc dương tính thì dịch sẽ bị đẩy từ mao mạch ra khoảng kẽ, ngược lại, nếu âm thì dịch được tái hấp thu trở lại vào mao mạch.
Như vậy, ở mao động mạch ta có : (32+ 1) - (28+0) = 5 và dịch sẽ di chuyển từ máu vào mô, và tương tự, ở mao tĩnh mạch áp lực lọc là -12mmHg, do đó dịch được vận chuyển từ dịch kẽ vào máu.
Mỗi ngày, trung bình 24lít dịch được lọc qua mao mạch ( chiếm 0,3% lưu lượng tim); 85% dịch lọc được tái hấp thu trở lại mao mạch, còn lại qua hệ bạch huyết về tim.
Bất kỳ nguyên nhân nào gây thay đổi áp suất ở mao mạch hoặc áp suất keo đều biểu hiện bệnh lý. Ví dụ: huyết áp mao mạch tăng do cản trỡ trên đường về tim thì nước bị đẩy ra dịch kẽ gây phù, hoặc protid máu giảm nước cũng thoát ra khỏi mao mạch gây phù.
Điều hòa tuần hoàn mao mạch
Sự thay đổi lưu lượng vi tuần hoàn phụ thuộc vào hai yếu tố sau:
Hệ thần kinh thực vật kiểm soát sức cản ngoại biên bằng cách tác dụng lên cơ trơn của thành tiểu động mạch :
Đa số tiểu động mạch chịu sự chi phối của hệ giao cảm qua sự giải phóng chất dẫn truyền thần kinh là norepinephrin gây co mạch. Một số hậu hạch giao cảm đến cơ vân là sợi cholinergic có tác dụng giãn mạch, tăng lượng máu qua tiểu động mạch, hữu ích lúc bắt đầu sự vận cơ, đồng thời do tác dụng của epinephrin tủy thượng thận lên các a receptor. Dây phó giao cảm chi phối một số mạch máu ở hệ sinh dục, giải phóng acetylcholin gây giãn mạch.
Những chất chuyển hóa tại chỗ hiện diện trong tổ chức làm co giãn cơ thắt tiền mao mạch:
Nồng độ oxy dịch kẽ giảm làm giãn cơ thắt tiền mao mạch khiến máu vào mao mạch tăng, nồng độ oxy dịch kẽ tăng. Khi nồng độ oxy dịch kẽ tăng lại gây co cơ thắt và lượng máu vào mao mạch giảm đi.
Nồng độ khí carbonic tăng, pH giảm, tăng K+, tăng adenosin và acid lactid có tác dụng giãn cơ thắt tiền mao mạch.
Các homon như epinephrin, norepinephrin tác dụng lên a receptor gây co cơ thắt tiền mao mạch.
Ngoài ra vi tuần hoàn còn thay đổi do ảnh hưởng nhiệt độ, tăng nhiệt độ tại tổ chức, như trong vận cơ, gây giãn cơ thắt và tăng lưu lượng máu; giảm nhiệt độ làm co cơ thắt tiền mao mạch khiến lưu lượng máu giảm.
Hệ tĩnh mạch
Đặc điểm cấu trúc chức năng
Từ mao mạch, máu đổ vào những mạch máu với thành mỏng gọi là tiểu tĩnh mạch. Tiểu tĩnh mạch tập trung thành những tĩnh mạch lớn.
Thành tĩnh mạch có 3 lớp như động mạch nhưng mỏng và dễ giãn rộng hơn:
-lớp trong cùng là lớp tế bào nôị mạc với từng đoạn nhô ra tạo thành những nếp gấp hình bán nguyệt đối diện nhau làm thành van tĩnh mạch hướng cho máu chảy một chiều về tim. Các van tĩnh mạch có ở các tĩnh mạch chi, không có van ở các tĩnh mạch nhỏ, tĩnh mạch từ não hoặc từ các tạng.
Lớp giữa gồm những sợi liên kết và sợi cơ.
Lớp ngoài mỏng gồm những sợi liên kết chun giãn.
Do cấu trúc như trên, tĩnh mạch có tính giãn cao, có thể chứa một lượng máu lớn với sự thay đổi ít áp lực bên trong. Ở một thời điểm nào đó, khoảng 65% thể tích máu toàn bộ được chứa trong tĩnh mạch so với 20% trong hệ thống động mạch.
Các yếu tố giúp máu trở về tim
Yếu tố tim:
Tim bơm máu vào đại tuần hoàn, tạo nên huyết áp. Huyết áp giảm dần từ động mạch qua mao mạch đến tĩnh mạch huyết áp giảm rất nhiều, nhưng cũng đủ đưa máu trở về tim .
Trong thời kỳ tâm thất thu, áp suất tâm nhĩ giảm xuống đột ngột do van nhĩ-thất bị hạ xuống về phía mõm tim làm buồng nhĩ giãn rộng, tác dụng này làm hút máu từ tĩnh mạch trở về tâm nhĩ.
Van tĩnh mạch:
Một số tĩnh mạch có chứa các van, có chức năng giống van tim. Van là những nếp lớn trong thành tĩnh mạch, chỉ cho phép máu chảy một chiều về tim. Các van chủ yếu ở trong các tĩnh mạch chi.
Sức co cơ vân:
Khi cử động, sự co của các cơ xung quanh, ép vào tĩnh mạch, phối hợp với các van khiến cho máu chảy về tim. Do đó sự vận cơ giúp máu về tim tốt hơn.
Khi các van suy yếu, sẽ ứ máu ở tĩnh mạch gây phù.
Cử động hô hấp:
Khi hít vào, cơ hoành hạ thấp xuống, các tạng trong bụng bị ép, áp suất trong bụng tăng lên và ép máu về tim. Đồng thời, khi hít vào, áp suất trong lồng ngực càng âm hơn ( từ -2,5mmHg đến -6mmHg), áp suất âm này khiến cho áp suất tĩnh mạch trung ương dao động từ 6mmHg thì thở ra đến gần 2mmHg khi hít vào. Sự giảm áp suất này làm tăng lượng máu trở về tim phải.
Động lực máu trong tuần hoàn tĩnh mạch
Máu chảy trong tĩnh mạch với một áp lực thấp nhưng đủ đưa máu về tim. Huyết áp tĩnh mạch ngoại biên đo bằng huyết áp kế nước. Một kim tiêm đưa vào tĩnh mạch cánh tay rồi nối với một áp kế nước, người được đo ở tư thế nằm, áp kế nước được đặt ngang mức tâm nhĩ phải, bình thường là 12 -13 cm H20.
Huyết áp tĩnh mạch trung ương được đo trực tiếp bằng cách đưa Cathéter vào tĩnh mạch lớn (tĩnh mạch dưới đòn), và đo áp suất ở nhĩ phải, bình thường xấp xỉ bằng áp suất khí quyển (0 mmHg).
Huyết áp tĩnh mạch tăng gặp trong suy tim phải hoặc suy tim toàn bộ hoặc khi có trỡ ngại trên đường máu trở về tim, hoặc khi truyền lượng dịch lớn, có khi lên đến 20 cmH20.
Huyết áp tĩnh mạch giảm trong shock vì mao mạch giãn rộng, chứa một lượng máu lớn.
Trong lâm sàng, có thể ước tính đơn giản áp suất tĩnh mạch. Cho người đo từ từ đưa tay lên cao, khi ngang mức nhĩ phải, các tĩnh mạch mu bàn tay xẹp hết. Nếu có tăng áp tĩnh mạch thì phải đưa cao hơn mới xẹp hết tĩnh mạch. Huyết áp tĩnh mạch xấp xỉ bằng chiều cao từ nhĩ phải đến vị trí bàn tay khi tĩnh mạch xẹp hết.
Tốc độ máu trong tĩnh mạch lớn trung bình 10cm/giây, bằng 1/4 ở động mạch chủ. Lưu lượng tĩnh mạch tăng hay giảm tùy theo sự hoạt động hay nghỉ của tổ chức.
Điều hòa tuần hoàn tĩnh mạch
Các tĩnh mạch có thể co, giãn như động mạch nhưng có nhiều khả năng giãn hơn co do thành tĩnh mạch có ít sợi cơ trơn. Tuy nhiên, sự co tĩnh mạch có thể được gây ra bởi hoạt động của thần kinh giao cảm trên tĩnh mạch. Những yếu tố sau ảnh hưởng đến tuần hoàn tĩnh mạch:
Nhiệt độ : khi trời rét, nhiệt độ giảm làm co tĩnh mạch, nhiệt độ cao khiến tĩnh mạch giãn ra.
Các chất khí : carbonic tăng gây giãn tĩnh mạch ngoại biên, oxy giảm gây co tĩnh mạch nội tạng và giãn tĩnh mạch ngoại biên.
Adrenalin gây co mạch, histamin co tĩnh mạch gan, phổi, lách, giãn tĩnh mạch ngoại biên.
Một số thuốc như nicotin, pilocapin làm co tĩnh mạch; cocain, cafein gây giãn tĩnh mạch.
Từ khóa » Sinh Lý Tĩnh Mạch
-
Sinh Lý Học Của Hệ Tĩnh Mạch
-
Đặc điểm Sinh Lý Của Mạch Máu | Vinmec
-
[PDF] SINH LÝ HỆ MẠCH - UMP
-
[Sinh Lý] Sinh Lý Tuần Hoàn động Mạch Và Tĩnh Mạch
-
[PDF] TỔNG QUAN SINH LÍ SINH MẠCH - CLB Dược Lâm Sàng
-
Suy Tĩnh Mạch - Rối Loạn Tim Mạch - Phiên Bản Dành Cho Chuyên Gia
-
Sinh Lý Tim Mạch Trong Gây Mê Hồi Sức
-
Hiểu Biết Giải Phẫu, Sinh Lý Hệ động Mạch - Ứng Dụng Về Huyết áp ...
-
Khám Chữa Bệnh Phổ Biến Kiến Thức Y Khoa - Sở Y Tế Hà Nội
-
Giãn Tĩnh Mạch Thừng Tinh: Nguyên Nhân, Triệu Chứng, điều Trị
-
Giãn Tĩnh Mạch Sau Sinh: Nguyên Nhân, Triệu Chứng, Chẩn đoán Và ...
-
Thông động Tĩnh Mạch Dễ Gây Suy Tim - Bệnh Viện Hồng Ngọc
-
Giãn Tĩnh Mạch Tinh ở Nam Giới | Bệnh Viện Hoàn Mỹ Đà Nẵng