PHẪU THUẬT NỘI SOI THÀNH CÔNG U NHÀY RUỘT THỪA ...
Có thể bạn quan tâm
Ngày 14 tháng 01 năm 2022, khoa Ngoại tổng hợp (B3) bệnh viện 19-8 tiến hành phẫu thuật nội soi thành công cho bệnh nhân U nhày ruột thừa.
Bệnh nhân Hoàng Thị N. Sinh năm 1963 – 59 tuổi. Nữ. Mã hồ sơ 2201140189. Địa chỉ: Ứng Hòa, Hà Nội. Vào viện vì đau bụng. Bệnh biểu hiện trước vào viện 01 ngày, đau bụng quanh rốn âm ỉ, tăng dần, không thành cơn, không lan xuyên, sau khu trú hố chậu (phải); không sốt, không nôn, không rối loạn đại – tiểu tiện, chưa điều trị gì, vào viện 19-8 Bộ Công an khám và điều trị.
Khám lúc vào: bệnh nhân thể trạng thừa cân ( BMI = 25,3 kg/m2), không phù, không sốt. Bụng mềm, điểm Mc-Burney ấn đau, dấu hiệu Shotkin-Blumberg (+). Phổi 2 bên thông khí đều. Các cơ quan khác sơ bộ chưa phát hiện bất thường.
Xét nghiệm lúc vào: Siêu âm ổ bụng: vùng hạ sườn (phải) có khối dạng nang kích thước 51x127 mm thành mỏng, dịch không trong, có vách. Cắt lớp vi tính : Hình ảnh cấu trúc ống tiêu hóa liên tục với manh tràng, kích thước 5.51 x 11.59 cm, nghĩ nhiều đến U nhày ruột thừa; Sinh hóa máu: GOT/GPT 21/18 U/l; Amylase 42 U/l; Creatinin 73.5 μmol/l; Các xét nghiệm khác trong giới hạn cho phép phẫu thuật.
Chẩn đoán trước mổ: U nhày ruột thừa
Phẫu thuật ngày 05/01/2022, vào bụng qua 03 Trocar (10 mm ở dưới rốn, 5 mm hố chậu (phải), 5mm hố chậu (trái)) quan sát thấy ruột thừa ở hố chậu (phải), đường kính khoảng 5cm, quặt ngược sau manh tràng kéo dài lên mặt trước thận (phải) tới tận bờ dưới gan, dính vào tổ chức xung quanh. Tiến hành phẫu tích mạc Told (phải), manh tràng, đại tràng góc gan, bộc lộ toàn bộ khối U nhày ruột thừa, cắt ruột thừa làm giải phẫu bệnh lý. Lau rửa sạch ổ bụng, cầm máu kỹ. Đặt 01 dẫn lưu hố thắt lưng. Phẫu thuật an toàn, thuận lợi! Kết quả giải phẫu bệnh lý: U nhày ruột thừa có nhân không điển hình độ thấp (low grade appendiceal mucinous neoplasm).
Theo dõi hậu phẫu 03 ngày, bệnh nhân không sốt, hết đau bụng, trung tiện được ngày thứ 02; dẫn lưu ra ít dịch rửa và được rút ngày thứ 03. Hiện tại sức khỏe bệnh nhân hoàn toàn ổn định, đã xuất viện và tái khám theo lời dặn của bác sỹ.
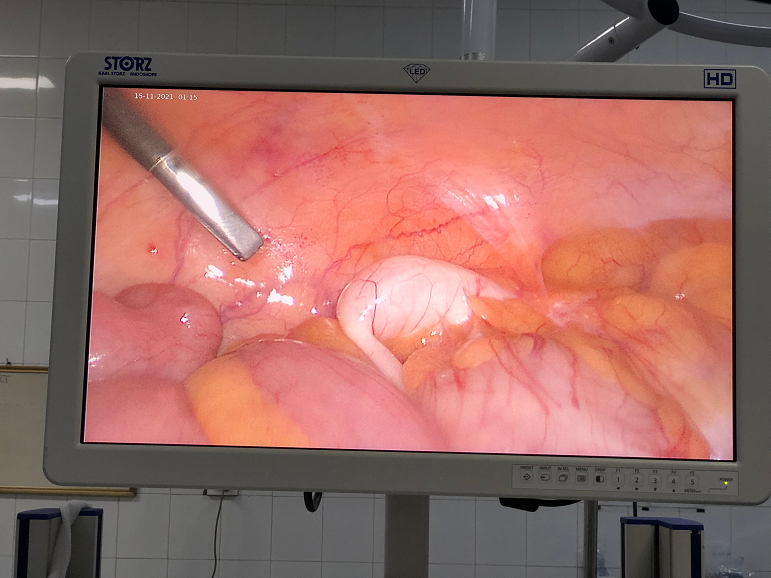
Hình 1: U nhày ruột thừa qua màn hình nội soi
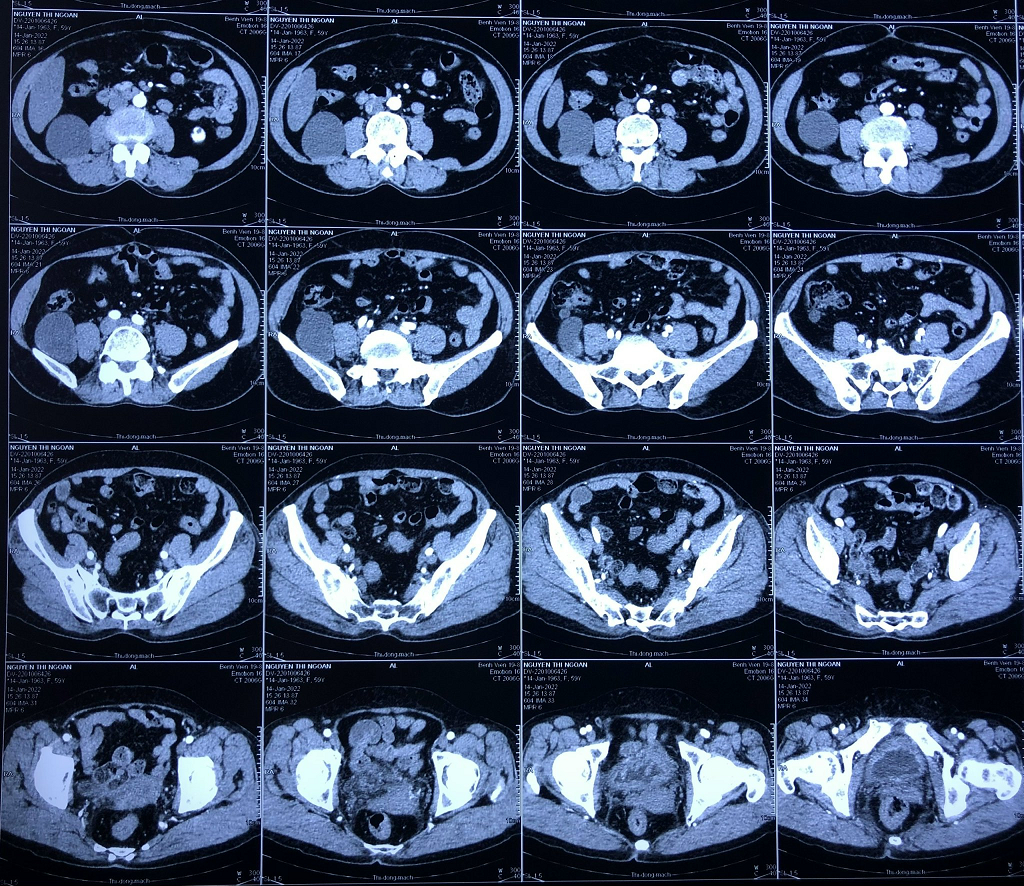
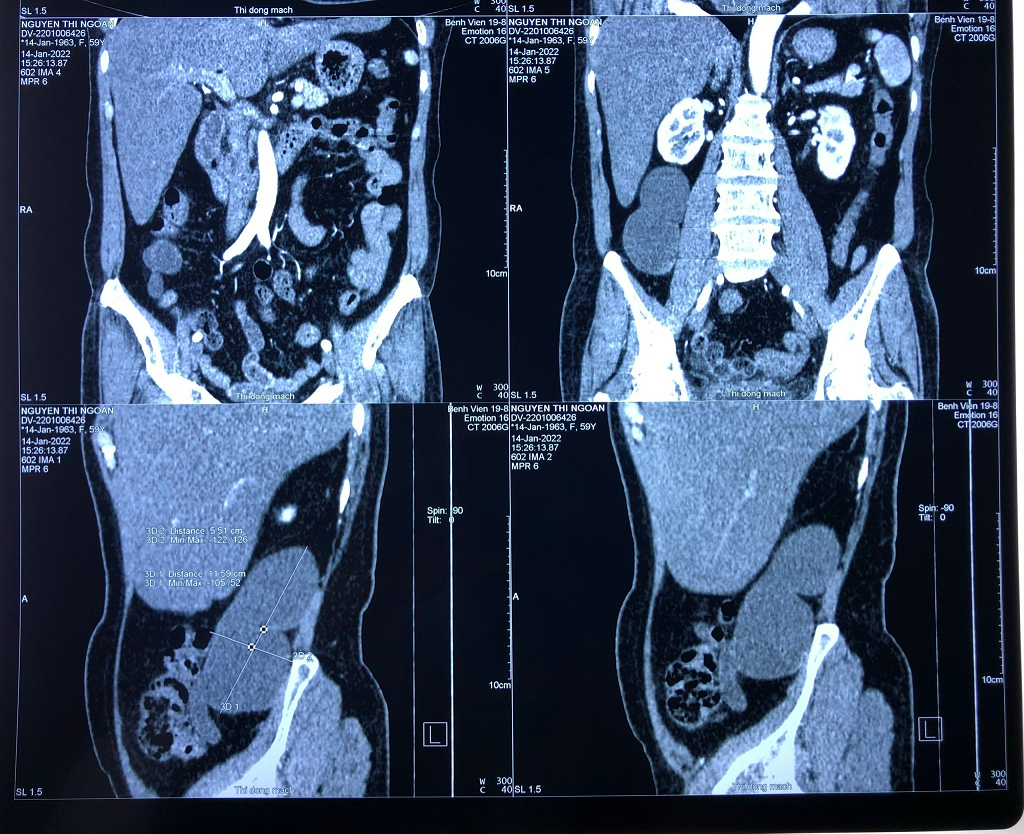
Hình 2: phim cắt lớp vi tính của bệnh nhân
U nhày của ruột thừa là một thuật ngữ đề cập đến sự giãn ra của lòng ruột thừa do kết quả của sự tích tụ chất nhày (mucin) với số lượng nhiều của ruột thừa. Sự hình thành u nhày ruột thừa thường được gây ra bởi sự tăng sinh biểu mô, lành tính hoặc ác tính. Ít thường xuyên hơn, là các nguyên nhân do viêm ruột thừa hoặc tắc nghẽn bởi sỏi phân.
Tỷ lệ mắc bệnh là 0,2% đến 0,7% của tất cả các bệnh phẩm mổ ruột thừa. Có 4 type giải phẫu bệnh gồm: U nhầy đơn thuần (retention cyst), U Tăng sản nhầy (Mucosal hyperplasia), U nang tuyến nhầy (Mucinous cystadenoma), Ung thư nang tuyến nhầy (Mucinous cystadenocarcinoma).
Bệnh này không có triệu chứng lâm sàng điển hình nên dễ nhầm với viêm ruột thừa cấp. Đôi khi bệnh nhân bị đau ở hố chậu (phải), có thể sờ được khối u vùng hố chậu phải nếu U kích thước lớn, một số ít trường hợp có triệu chứng kích thích ở bàng quang do khối u khi quá lớn đè lên thành bàng quang.
Có đến 50% các trường hợp bệnh được phát hiện qua chẩn đoán hình ảnh như siêu âm hoặc cắt lớp vi tính ổ bụng. Trong trường hợp viêm ruột thừa cấp tính, ngưỡng đường kính ngoài của ruột thừa là 6 mm kèm theo các dấu hiệu khác như thâm nhiễm mỡ xung quanh, lòng chứa dịch hoặc sỏi phân, còn nếu đường kính ngoài từ 15 mm trở lên cho thấy sự hiện diện của U nhày ruột thừa với độ nhạy 83% và độ đặc hiệu 92%. Cắt lớp vi tính được coi là phương pháp chẩn đoán chính xác nhất vì có thể được sử dụng để phát hiện các dấu hiệu đặc trưng của U nhày ruột thừa với độ chính xác cao: lòng ruột thừa hơn 1,3 cm, giãn dạng nang và vôi hóa thành, có thể có những vòng tăng tỷ trọng dày theo kiểu vỏ hành do các chất nhày quánh lại thành lớp như vỏ hành. Đặc biệt, cắt lớp vi tính còn cho phép phân biệt U nhày ruột thừa với các bệnh lý khác không phải viêm ruột thừa như viêm túi thừa manh tràng, viêm manh tràng, viêm bờm mỡ manh tràng.
Một trong những nguyên tắc cơ bản của điều trị phẫu thuật đối với bệnh này là cắt bỏ hoàn toàn ruột thừa và tổ chức nhày, tránh chất nhày tràn vào khoang phúc mạc dẫn đến u giả nhầy phúc mạc (pseudomyxoma) thì điều trị khá phức tạp và tỷ lệ tái phát cao.
Với trường hợp này, chúng tôi lựa chọn phương pháp nội soi vì điều kiện phẫu thuật cho phép, bệnh nhân phục hồi sớm sau mổ, dễ chăm sóc sau mổ, vết mổ nhỏ, thời gian điều trị được rút ngắn.
Bệnh viện 19-8 hơn 60 năm xây dựng, phấn đấu và trưởng thành, với đội ngũ bác sỹ được đào tạo cơ bản và chuyên sâu, được trang bị các phương tiện chẩn đoán hình ảnh hiện đại, sẵn sàng nhận và điều trị khỏi nhiều ca bệnh thuộc chuyên ngành ngoại tiêu hóa, đáp ứng yêu cầu ngày càng cao của công tác khám và điều trị hiện nay.
_BS. Thành – Khoa Ngoại tổng hợp_
Tài liệu tham khảo:
-
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3862129/
-
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3723229/
Từ khóa » Chẩn đoán Hình ảnh U Nhầy Ruột Thừa
-
U Nhầy Ruột Thừa - BỆNH VIỆN ĐA KHOA ĐỨC GIANG
-
Bàn Luận Về Bệnh U Nhày Ruột Thừa (Mucocele Of The Appendix)
-
U Nhầy Ruột Thừa: Nguyên Nhân, Triệu Chứng, Chẩn đoán Và điều Trị
-
Vai Trò Chẩn đoán Hình ảnh Trong Viêm Ruột Thừa Cấp
-
Tap Chi Y Hoc Thanh Pho Ho Chi Minh - UMP
-
ĐIỀU TRỊ THÀNH CÔNG U NHẦY RUỘT THỪA HIẾM GẶP BẰNG ...
-
U Nhầy Ruột Thừa | BvNTP - Bệnh Viện Nguyễn Tri Phương
-
CHẨN ĐOÁN HÌNH ẢNH VÀ PHƯƠNG PHÁP PHẪU THUẬT U ...
-
[PDF] Ung Thư Biểu Mô Tuyến Nhầy Của Ruột Thừa
-
U Ruột Thừa - Bệnh đến Bất Thình Lình Dễ Chủ Quan Vì Biểu Hiện Gặp ...
-
Appendiceal Mucocele : Ultrasound Findings
-
Mucocele Ruột Thừa | Bệnh Viện Hoàn Mỹ Đà Nẵng
-
U Nhầy Ruột Thừa Bệnh Lý Khó Lường