Tiếp Cận Chẩn đoán U Lympho (Hodgkin Và Không ... - UNG THƯ HỌC
Có thể bạn quan tâm
1. Triệu chứng lâm sàng 1.1. Cơ năng – Sờ thấy hạch ngoại vi: có thể gặp ở mọi vị trí trên cơ thể (cổ, nách, bẹn), hạch thường không đau, đây là triệu chứng khiến người bệnh đến khám phát hiện bệnh thường gặp nhất. – Đau: + Đau vùng nổi hạch sau khi uống bia, rượu không phải là một biểu hiện thường gặp, nhưng điển hình cho u lymphô Hodgkin (HL – Hodgkin Lymphoma). + Đau, cảm giác căng tức bụng do lách to, rối loạn chức năng ruột do hạch mạc treo hoặc biểu hiện tại mô bạch huyết thành ruột, hoặc do hạch sau phúc mạc chèn ép gây ứ nước thận. + Đau xương: có thể phản ánh tình trạng và vị trí xâm lấn hay thâm nhiễm tuỷ xương. + Đau thần kinh (neurogenic pain): biểu hiện thâm nhiễm tại tuỷ sống gây chèn ép hoặc thâm nhiễm các rễ dây thần kinh và đám rối hoặc thâm nhiễm màng não. + Đau lưng: gợi ý khối hạch lớn sau phúc mạc, thường kèm theo xâm lấn cơ thắt lưng chậu. 1.2. Toàn thân: + Hội chứng B: Sốt, vã mồ hôi ban đêm, và sụt cân (trên 10% cân nặng trong 6 tháng gần nhất) là những biểu hiện đặc trưng của u lymphô Hodgkin (HL) và không Hodgkin (NHL) thể tiến triển nhanh (Aggressive NHL), tuy nhiên, có thể bắt gặp với mọi thể mô bệnh học của u lymphô ở mọi giai đoạn bệnh. + Biểu hiện mệt mỏi, suy nhược có thể được ghi nhận, có thể không hoàn toàn tương ứng với mức độ thiếu máu. + Ngứa: đôi khi rất trầm trọng, có thể là dấu hiệu gợi ý chẩn đoán quan trọng của HL, đặc biệt với thể xơ nốt, có thể xuất hiện từ trước vài tháng đến vài năm cho đến khi được chẩn đoán bệnh. + Sốt Pel-Ebstein: sốt có tính chất chu kỳ 1-2 tuần, hiếm gặp nhưng đặc trưng cho HL.
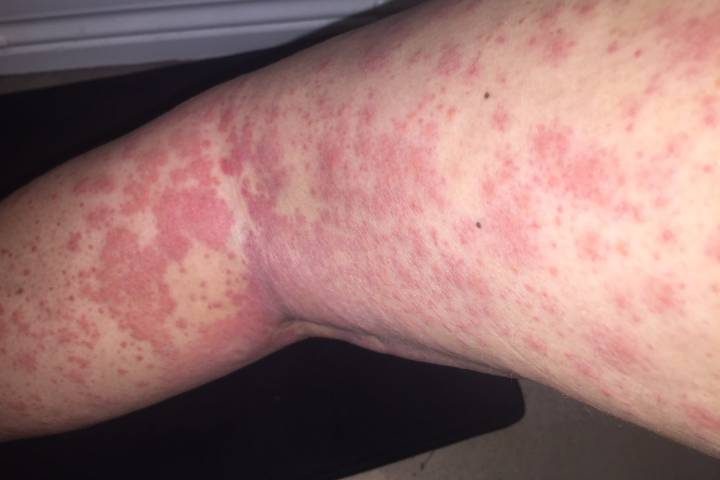
Biểu hiện trên da trong u lymphô (NHL dòng tế bào T)
1.3. Thực thể: Thăm khám người bệnh nghi ngờ u lymphô cần được thực hiện đầy đủ và tỷ mỷ một cách hệ thống: – Khám hạch ngoại vi: + Thăm khám đầy đủ các vị trí: cổ, nách, ống cánh tay, bẹn đùi, khoeo. + Mô tả các đặc điểm của hạch sờ thấy về vị trí, kích thước, số lượng, mật độ, đau khi sờ nắn hạch. Hạch trong u lymphô đặc trưng bởi tính chất mật độ căng, đàn hồi (như hòn cao su), khác với hạch cứng chắc như “đá” trong ung thư biểu mô di căn hạch. + Hệ thống bạch huyết (mô lymphô) ngoài hạch ở vùng đầu mặt cổ (vòng bạch huyết Waldeyer) cũng không thể bỏ sót. Thăm khám kỹ lưỡng hơn vùng vòm mũi họng, họng miệng và hạ họng qua nội soi có thể được chỉ định khi cần thiết. 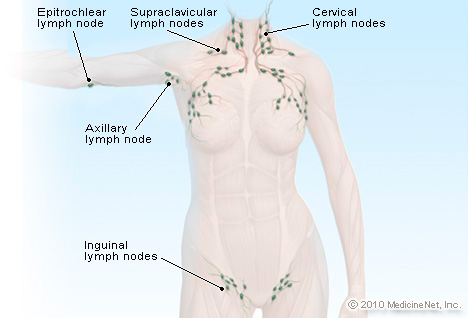 – Cần khảo sát tình trạng lách to, tràn dịch (màng phổi, màng tim, màng bụng, màng tinh hoàn), các triệu chứng chèn ép (đau thần kinh, dấu hiệu chèn ép tuỷ sống, phù tay/chân, hội chứng tĩnh mạch chủ trên, rối loạn lưu thông tiêu hoá…). 2. Chẩn đoán phân biệt 2.1. HL và NHL:
– Cần khảo sát tình trạng lách to, tràn dịch (màng phổi, màng tim, màng bụng, màng tinh hoàn), các triệu chứng chèn ép (đau thần kinh, dấu hiệu chèn ép tuỷ sống, phù tay/chân, hội chứng tĩnh mạch chủ trên, rối loạn lưu thông tiêu hoá…). 2. Chẩn đoán phân biệt 2.1. HL và NHL:
| Bảng 1. So sánh u lymphô Hodgkin và không Hodgkin | |||
| Đặc điểm | Hodgkin | Không Hodgkin | |
| Thể tiến triển chậm | Các thể khác | ||
| Vị trí khởi phát | Hạch | Ngoài hạch (xấp xỉ 10%) | Ngoài hạch (xấp xỉ 35%) |
| Phân bố vị trí hạch | Trục cơ thể (đường giữa) | Xa trục cơ thể | Xa trục cơ thể |
| Lan tràn qua các chặng hạch | Liên tục | Không liên tục | Không liên tục |
| Thâm nhiễm thần kinh trung ương | Hiếm (<1%) | Hiếm (<1%) | Ít gặp (<10%) |
| Thâm nhiễm gan | Ít gặp | Phổ biến (>50%) | Ít gặp |
| Thâm nhiễm tuỷ xương | Ít gặp (<10%) | Phổ biến (>50%) | Ít gặp (<20%) |
| Ảnh hưởng tiêu cực của thâm nhiễm tuỷ xương đến tiên lượng | Có | Không | Có |
| Điều trị triệt căn với hoá trị | Có | Không | Có |
2.2. Với các nguyên nhân gây hạch to khác – Nhiễm trùng: tình trạng nhiễm virus (EBV, CMV, HIV, virus viêm gan) hoặc một số nhiễm trùng khác (giang mai, mycobacteria, Toxoplasma, Brucella, Rochalimaea hay nhiễm nấm) có thể giải thích cho hiện tượng nổi hạch ở một số bệnh nhân, đặc biệt với trẻ em. Tuy nhiên, những trường hợp này cần được thận trọng theo dõi sự thay đổi của triệu chứng tại hạch trong và sau khi tình trạng nhiễm trùng được giải quyết. Chỉ định sinh thiết hạch có thể cần thiết cho một số trường hợp. – Một số tình trạng bệnh lý có rối loạn miễn dịch hệ thống như viêm khớp dạng thấp, hội chứng Sjögren và lupus ban đỏ hệ thống, có thể kèm theo biểu hiện nổi hạch lành tính hoặc cũng có thể là u lymphô. Hạch không đối xứng, tăng kích thước nhanh, đòi hỏi chỉ định sinh thiết hạch chẩn đoán. – Nổi hạch toàn thân, dai dẳng có thể là một hình thái của hội chứng suy giảm miễn dịch mắc phải (AIDS) ở những người nhiễm HIV. Tuy nhiên, cần chú ý loại trừ các nguyên nhân khác dẫn đến biểu hiện này như các nhiễm trùng cơ hội, sarcoma Kaposi hoặc u lymphô. – Những vị trí nổi hạch thường lành tính gồm: + Vùng chẩm: chú ý nhiễm trùng tại da đầu. + Sau tai: nhiễm trùng da đầu hoặc nhiễm virus. + Hạch nhỏ vùng bẹn: thường không phát hiện nguyên nhân đặc biệt, tuy nhiên có thể gợi ý đến nhiễm trùng vùng sinh dục ngoài hoặc chi dưới. – Di căn hạch cổ: những trường hợp nổi hạch khu trú ở nhóm II, III cần loại trừ hạch di căn từ ung thư biểu mô vùng đầu cổ. (Xem bài Ung thư không rõ nguyên phát) 2.3. Khối trên đường giữa – U sau phúc mạc – Khối trung thất có thể xuất hiện trong nhiều bệnh cảnh lành tính cũng như ác tính (nguyên phát và thứ phát). – Khối vùng rốn phổi: hạch rốn phổi khu trú, đối xứng hai bên, không kèm theo khối trung thất, đặc biệt gợi ý đến chẩn đoán sarcoidosis, do đó, nhiều chuyên gia tin tưởng rằng chỉ cần thiết theo dõi đơn thuần trong tình huống này. Ngược lại, khối hạch rốn phổi một bên thường liên quan đến ung thư nguyên phát tại phổi, cũng cần xem xét đến khả năng di căn từ cơ quan khác. 2.4. Lách to – Bình thường: có thể sờ thấy lách ở những người khoẻ mạnh, có thể hình mỏng, gầy. – Nhiễm trùng: hầu hết các bệnh nguyên vi khuẩn, ký sinh trùng được nhắc đến ở phần trên đều có thể gây ra tình trạng lách to, bên cạnh đó, phải kể đến những nguyên nhân như viêm nội tâm mạc, sốt rét, nhiễm khuẩn toàn thân hoặc nhiễm khuẩn sâu (áp xe). – Tăng áp lực tĩnh mạch cửa (lách to sung huyết). – Bệnh lý tăng lắng đọng tại lách: bệnh Gaucher, lách to là triệu chứng nổi bật, tế bào điển hình thường được tìm thấy ở tuỷ xương trong hầu hết các trường hợp. – Ung thư hệ tạo máu, bao gồm bệnh bạch cầu và u lymphô. Di căn đến lách từ ung thư hắc tố và ung thư vú hoặc sarcoma nguyên phát tại lách cũng có thể gặp. – Rối loạn sinh tuỷ. – Bệnh tự miễn: viêm khớp dạng thấp (hội chứng Felty), lupus ban đỏ hệ thống, thiếu máu tan máu tự miễn có thể gây biểu hiện lách to, thường được chẩn đoán dựa trên bệnh sử cùng với các xét nghiệm đặc hiệu. – Những nguyên nhân khác: nang lách, nhiễm độc giáp, sarcoidosis, tan máu mạn tính (không do tự miễn) và bệnh amyloidosis là những nguyên nhân ít gặp có thể dẫn đến lách to. 3. Sinh thiết 3.1. Vị trí và phương pháp sinh thiết trong chẩn đoán u lymphô: – Mọi cơ quan, vùng mô nghi ngờ thâm nhiễm bởi tổn thương u lymphô đều có thể là lựa chọn cho vị trí sinh thiết chẩn đoán. Sinh thiết mở là phương pháp được khuyến cáo thực hiện, trong khi, xét nghiệm tế bào chọc hút kim nhỏ được sử dụng chủ yếu với ý nghĩa trong thăm dò đánh giá giai đoạn bệnh hoặc xác định bằng chứng tái phát. – Sinh thiết hạch ngoại vi: ưu tiên lựa chọn hạch lớn nhất, có thể tiếp cận được thuận lợi và an toàn nhất. Những hạch nghi ngờ có kích thước nhỏ hoặc hạch bẹn (rất thường gặp do nguyên nhân viêm mạn tính ở vùng sinh dục ngoài hoặc chi dưới) chỉ được lựa chọn khi không còn vị trí nào khả dĩ khác hoặc có đặc điểm gợi ý rõ rằng trên lâm sàng. – Sinh thiết tuỷ xương: thường sử dụng trong bilan đánh giá giai đoạn bệnh, tuy nhiên, cũng có thể mang lại thông tin có giá trị cho chẩn đoán xác định bệnh, đặc biệt trong những tình huống có biến đổi bất thường trong công thức máu ngoại vi. – Nội soi trung thất hoặc nội soi ngực (thủ thuật Chamberlain) với những bệnh nhân biểu hiện tại trung thất. – Nội soi ổ bụng: tiếp cận hạch ổ bụng, tổn thương gan, phúc mạc. – Nội soi dạ dày sinh thiết cũng với xét nghiệm Helicobacter Pylori rất giá trị trong chẩn đoán u MALT tại dạ dày. Trước những tổn thương đại thể dạng thâm nhiễm, việc lặp lại sinh thiết với mảnh bệnh phẩm được bấm sâu hơn và tiêu bản nhuộm immunoperoxidase (với kháng nguyên chung của bạch cầu và sợi keratin trung gian) có thể cần thiết để có thể phân biệt giữa chẩn đoán u lymphô với ung thư biểu mô dạ dày. Những tổn thương nghi ngờ u lymphô biểu hiện tại ruột non (dưới đoạn tá tràng) thường đòi hỏi phải sinh thiết mở, mặc dù, mẫu sinh thiết qua nội soi capsule cũng có thể gợi ý chẩn đoán u lymphô trong một số trường hợp. – Sinh thiết kim hoặc chọc hút kim nhỏ là một lựa chọn ít xâm nhập có thể đặt ra với những khối tổn thương sau phúc mạc và mạc treo, bên cạnh sinh thiết qua nội soi hoặc mổ mở. 3.2. Những thăm dò trên mẫu bệnh phẩm sinh thiết: – Mẫu mô sau khi sinh thiết cần được chuyển tới trung tâm giải phẫu bệnh trong thời hạn nhanh nhất có thể nhằm hạn chế việc phải bảo quản bằng dung dịch cố định. Mẫu mô còn “tươi” sẽ là điều kiện thuận lợi nhất với nhà giải phẫu bệnh, sẵn sàng cho các xét nghiệm cần thiết. – Một số nội dung chính trong tiến trình đánh giá bệnh phẩm sinh thiết tại trung tâm giải phẫu bệnh trong tình huống lâm sàng định hướng chẩn đoán u lymphô gồm: + Định týp miễn dịch với các kháng thể đơn dòng sử dụng kỹ thuật phân tích tế bào theo dòng chảy (flow cytometry). Những dấu ấn cần khảo sát đối với NHL gồm CD2 hoặc CD3, CD5, CD19 hoặc CD20 và CD23. Tế bào Reed-Sternberg (RS) kinh điển thường bộc lộ CD15 và CD30. Khi chưa thể đi đến kết luận sau khi tầm soát các dấu ấn trên, những dấu ấn bề mặt khác được cân nhắc lựa chọn phân tích bổ sung, đặc biệt với các thể hiếm gặp (ví dụ: tế bào diệt tự nhiên NK hoặc trong bệnh bạch cầu cấp tế bào tóc). + Những thăm dò phức tạp hơn như phân tích gen-phân tử, kính hiển vi điện tử… được sử dụng khi vấp phải những khó khăn trong chẩn đoán. + Nuôi cấy vi khuẩn một phần bệnh phẩm khi lâm sàng hoặc hình ảnh vi thể trên mẫu mô gợi ý nguyên nhân nhiễm khuẩn. 4. Chỉ định cận lâm sàng trong chẩn đoán u lymphô Bilan khảo sát giai đoạn bệnh được lựa chọn dựa trên bệnh cảnh lâm sàng, kết quả mô bệnh học và ý nghĩa của giai đoạn bệnh đối với kế hoạch điều trị. – Một số biến đổi bất thường huyết học, các rối loạn chuyển hoá cần được chú ý phát hiện, tránh bỏ sót trong bệnh cảnh u lymphô. 4.1. Khảo sát vùng đầu-cổ: – Siêu âm là phương tiện thông dụng và hữu ích trong đánh giá tình trạng hạch cổ. – Các thăm dò hình ảnh cắt lớp vùng đầu cổ (Cắt lớp vi tính, cộng hưởng từ) được chỉ định cho những trường hợp hạch cổ phức tạp (nhiều hạch, kích thước lớn) hoặc nghi ngờ u lymphô biểu hiện tại hốc mũi, xoang cạnh mũi, ổ mắt hay vòng bạch huyết Waldeyer. – Nội soi tai mũi họng giúp thăm khám vùng hốc mũi, vòng Waldeyer, kết hợp sinh thiết chẩn đoán, theo dõi đáp ứng trong quá trình điều trị. 4.2. Khảo sát lồng ngực: – X-quang ngực: dấu hiệu hạch trung thất, rốn phổi, tràn dịch màng phổi, tổn thương nhu mô phổi. Một tổn thương dạng hang định hướng nhiều hơn đến nguyên nhân viêm so với u lymphô. – Cắt lớp vi tính ngực: được sử dụng rộng rãi trên thực hành lâm sàng, thay thế phim X-quang, cho phép đánh giá chi tiết hơn tổn thương nhu mô phổi và trung thất. – Nội soi, sinh thiết màng phổi giúp xác định tình trạng lan tràn màng phổi của u lymphô. 4.3. Khảo sát ổ bụng: – Siêu âm ổ bụng: có độ nhạy quá thấp để có thể sử dụng thường quy trong đánh giá hạch ổ bụng. Tuy nhiên, siêu âm cũng có thể hữu ích trong một số trường hợp tổn thương gan hoặc lách (phân biệt dạng nang, dạng đặc), và loại trừ nguyên nhân suy thận hoặc vàng da do tắc nghẽn. – Cắt lớp vi tính: có giá trị trong việc xác định tổn thương hạch lớn bất thường ở sau phúc mạc, mạc treo, rốn gan và những vị trí hạch khác. Cắt lớp vi tính với thuốc cản quang đường tĩnh mạch cũng có thể giúp phát hiện các tổn thương gan, lách hay thận. – Chụp mạch bạch huyết hiện nay không còn được sử dụng rộng rãi, được thay thế bởi nhiều phương tiện chẩn đoán hình ảnh thông dụng hơn (cắt lớp vi tính). – Chụp cộng hưởng từ với thuốc đối quang mang lại những thông tin hữu ích giúp phân biệt tổn thương lành tính và ác tính ở gan. 4.4. Khảo sát ống tiêu hoá: – Thâm nhiễm mô bạch huyết của ống tiêu hoá ít gặp ở HL, ngược lại, phổ biến ở NHL. Những bệnh nhân u lymphô biểu hiện tại vòng Waldeyer, có triệu chứng tiêu hoá gợi ý, nhiều hạch lớn ổ bụng, thiếu máu thiếu sắt không có lý giải phù hợp, hoặc xuất huyết tiêu hoá, cần được thực hiện các thăm dò kiểm tra cẩn trọng toàn bộ ống tiêu hoá bằng nội soi (ống mềm, capsule) hoặc cắt lớp vi tính… – Một số trung tâm thực hiện khảo sát ống tiêu hóa thường quy cho những bệnh nhân u lymphô tế bào mantle. 4.5. Khảo sát hệ thần kinh trung ương: – Xét nghiệm dịch não tuỷ để loại trừ thâm nhiễm u lymphô màng não, được thực hiện một cách hệ thống đối với các bệnh nhân u lymphô Burkitt hoặc u nguyên bào lymphô và một số thể có độ ác tính trung gian và cao biểu hiện tại tinh hoàn hoặc xoang cạnh mũi (thể lymphô B), kèm theo thâm nhiễm tuỷ xương, hoặc biểu hiện tại nhiều vị trí ngoài hạch kèm theo tăng LDH. Trong những trường hợp kể trên, thâm nhiễm thần kinh trung ương được xác định với tỷ lệ gặp khoảng 5%. – Những trường hợp u lymphô trên bệnh nhân AIDS cần được khảo sát thêm với CT hoặc MRI não. Thăm dò chẩn đoán cần được tiến hành khẩn trương khi người bệnh có các dấu hiệu báo động như tăng áp lực nội sọ hoặc chèn ép tuỷ sống. 4.6. PET-CT (cắt lớp phát xạ positron) sử dụng chỉ điểm 18FDG, thay thế cho xạ hình kinh điển với Gallium (Ga 67), với độ nhạy tốt hơn trong việc phát hiện các tổn thương bị bỏ sót bởi các thăm dò hình ảnh khác và phân biệt hạch ác tính/lành tính với giá trị chẩn đoán xấp xỉ 95%. Tuy nhiên, giống với xạ hình Gallium, mức độ tin cậy của PET-CT thấp hơn với các thể u lymphô tiến triển chậm (indolent lymphoma). Kết quả dương tính giả có thể gây ra bởi tình trạng viêm, tình trạng tăng sinh niêm mạc ruột hay tuỷ xương phục hồi sau hoá trị cần được chú ý phân biệt. PET-CT hiện nay được xem như một tiêu chuẩn vàng trong đánh giá giai đoạn và theo dõi bệnh nhân u lymphô (Hệ thống đánh giá đáp ứng Lugano). 4.7. Các xét nghiệm huyết học và sinh hoá máu: – Những bất thường về công thức máu: thiếu máu, giảm tiểu cầu, tăng hoặc giảm số lượng bạch cầu… – Huyết đồ phát hiện các tế bào lymphô bất thường lưu hành trong máu ngoại vi hoặc tăng bạch cầu lymphô ở một số bệnh nhân NHL thể tiến triển chậm cũng như thể tiến triển nhanh. – Tốc độ máu lắng, fibrinogen và một số chất phản ứng viêm cấp khác (acute phase reactant) tăng, phản ánh tình trạng diễn biến của bệnh, đặc biệt trong HL. – Men gan: không đáng tin cậy với ý nghĩa định hướng đến tình trạng thâm nhiễm u lymphô tại gan. Đáng lưu ý, tình trạng tăng phosphatase kiềm đi kèm với vàng da tắc mật điển hình đôi khi xuất hiện trong bệnh cảnh HL như một hội chứng cận u khi không tìm thấy bất kỳ bằng chứng nào của thâm nhiễm gan. Bên cạnh đó, tắc mật ngoài gan cũng có thể xuất hiện do khối cạnh rốn gan chèn ép. – Chức năng thận: Tăng nồng độ Creatinine và ure máu gợi ý tình trạng tắc nghẽn niệu quản hoặc, ít gặp hơn, u lymphô thâm nhiễm thận. Hội chứng thận hư điển hình có thể xuất hiện như một bệnh lý cận u trong HL và cả các thể NHL khác. – Acid uric huyết thanh: tăng uric máu là một biểu hiện phổ biến của NHL thể tiến triển nhanh và cũng có thể gặp với bệnh cảnh lan tràn của các thể u lymphô độ ác tính thấp. Đây là dấu hiệu cảnh báo tình trạng ly giải u, có thể diễn biến nặng khó lường trong quá trình điều trị nếu không được quan tâm, dự phòng tốt. – Tăng canxi máu: được ghi nhận trong một số trường hợp u lymphô và có thể thứ phát sau hoạt động tăng tiết peptide liên quan đến hormone cận giáp (parathyroid hormone-related peptide) hoặc hoạt hoá vitamin D do mô u lymphô gây ra. – Nồng độ LDH (Lactate dehydrogenase) phản ảnh khối lượng và tốc độ phát triển của tế bào u, đặc biệt trong NHL các thể tiến triển nhanh, được xem là một yếu tố tiên lượng độc lập. – Globulin miễn dịch (Serum immunoglobulin): Tăng đa dòng gammaglobulin trong máu thường gặp ở cả HL và NHL. Đặc biệt, hạ gammaglobulin xuất hiện trong u lymphô tế bào nhỏ (SLLs) ở giai đoạn muộn của bệnh.
Biên soạn với sự tham khảo các tài liệu cập nhật đến tháng 3 – 2018: NCCN, Cẩm nang lâm sàng ung thư học UICC (Ver 9th), Cẩm nang lâm sàng Ung thư học (LIPPINCOTT WILLIAMS & WILKINS) phiên bản 7.
Mọi câu hỏi, ý kiến thảo luận, góp ý… bạn đọc vui lòng để lại lời bình trong mục Bàn luận dưới mỗi bài viết.
BSNT. Trần Trung Bách
Từ khóa » Chẩn đoán Lymphoma
-
Chẩn đoán Và điều Trị U Lympho Hodgkin - Vinmec
-
Bệnh Lymphoma: Triệu Chứng, Chẩn Đoán Và Điều Trị • Hello Bacsi
-
U Lympho Không Hodgkin - Huyết Học Và Ung Thư Học
-
U Lympho Hodgkin - Huyết Học Và Ung Thư Học - MSD Manuals
-
U Lympho (Ung Thư Máu) - Mount Elizabeth Hospitals
-
Ung Thư Hạch Bạch Huyết (Lymphoma) | Bệnh Viện Hoàn Mỹ Sài Gòn
-
[PDF] Phiếu Tóm Tắt Thông Tin điều Trị - Bệnh Lymphoma (ung Thư Hạch Bạch ...
-
LYMPHOMA KHÔNG HODGKIN TRẺ EM
-
U Lympho ác Tính Không Hodgkin - Health Việt Nam
-
LYMPHOMA KHÔNG HODGKIN | Trung Tâm Ung Thư Parkway ...
-
[PDF] Lymphoma Là Loại - Parkway Cancer Centre
-
Điều Trị Thành Công Ung Thư Hạch Bạch Huyết (Lymphoma) Tại Bệnh ...
-
Lymphoma – Wikipedia Tiếng Việt
-
U Lympho Hodgkin: Nguyên Nhân, Triệu Chứng, Chẩn đoán Và điều Trị