Bạn Làm Gì Khi Bị Viêm Ruột Thừa Cấp Lúc đang Mang Thai?
Có thể bạn quan tâm
Nội dung bài viết
- 1. Tổng quan
- Tỉ lệ
- Nguy cơ
- 2. Triệu chứng viêm ruột thừa cấp khi mang thai
- 3. Các bước cần chuẩn bị trước khi thăm khám
- 3.1. Giữ bình tĩnh và chuẩn bị đến bác sĩ
- 3.2. Không dùng thuốc giảm đau, hạ sốt
- 3.3. Không ăn uống
- 3.4. Kiểm tra xung quanh bụng
- 3.5. Hợp tác cùng bác sĩ khám bệnh
- 3.6. Sẵn sàng thăm khám trực tràng và âm đạo
- 4. Xét nghiệm y khoa chẩn đoán
- 4.1. Xét nghiệm máu
- 4.2. Xét nghiệm nước tiểu
- 4.3. Phương pháp siêu âm
- 4.4. Xét nghiệm hình ảnh khác
- 4.5. Lưu ý
- 5. Phương pháp điều trị viêm ruột thừa cấp khi mang thai
- 5.1. Sử dụng thuốc kháng sinh
- 5.2. Phẫu thuật cắt ruột thừa
- 5.3. Các vết mổ thường gặp
- 6. Nguy cơ xảy ra khi phẫu thuật
- 7. Phục hồi sau phẫu thuật
- Lưu ý
Chẩn đoán viêm ruột thừa cấp khi mang thai thường khó khăn hơn bình thường vì điểm đau không điển hình. Đặc biệt nếu viêm ruột thừa xảy ra trong chuyển dạ. Vậy làm sao để phát hiện mình có bị viêm ruột thừa hay không? Cách phục hồi như thế nào? Và liệu có cần phải chấm dứt thai kì hay không? Xin các bạn theo dõi bài viết dưới đây.
1. Tổng quan
Viêm ruột thừa thai kì là bệnh cảnh viêm ruột thừa cấp, xảy ở ở giai đoạn đặc biệt: giai đoạn thai kì.
Tỉ lệ
- Viêm ruột thừa cấp tính chiếm tỷ lệ từ 1/1000 đến 1/2000 trường hợp có thai.
- Viêm ruột thừa cấp tính có thể gặp trong bất kỳ giai đoạn nào của thai nghén. Tuy nhiên, lúc mang thai viêm ruột thừa thường tiến triển nặng hơn và có nhiều biến chứng xấu cho cả mẹ và thai nhi.
Nguy cơ
- Cơ chế bệnh sinh: gây nguy hiểm cho sản phụ và thai nhi là trong lúc mang thai. Lý do: tử cung sung huyết cho nên tình trạng viêm nhiễm thường nặng hơn.
- Lúc thai phát triển, các cơ quan khác như đại tràng, tiểu tràng, mạc nối lớn đều bị đẩy lên cao. Do đó chúng không đến bao phủ được tổ chức ruột thừa viêm. Điều đó khiến viêm ruột thừa cấp vỡ mủ, nhanh chóng hình thành viêm phúc mạc ruột thừa hay áp-xe ruột thừa. Một số trường hợp hình thành đám quánh ruột thừa.
Do tình trạng viêm nhiễm kích thích tử cung mang thai nên dẫn đến sẩy thai, thai đẻ non.

2. Triệu chứng viêm ruột thừa cấp khi mang thai
Triệu chứng lâm sàng không có đặc điểm gì khác nhiều so với người phụ nữ không có thai.
Các triệu chứng chủ yếu:
- Sốt, mạch nhanh, vẻ mặt nhiễm trùng.
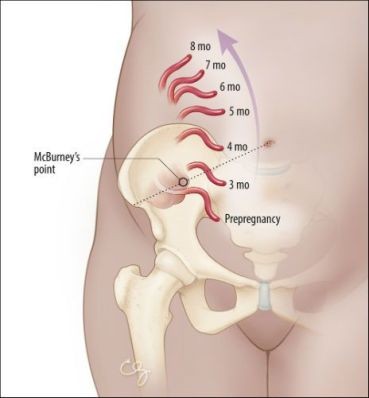
- Đau vùng hố chậu phải. Vị trí đau có thể rất đa dạng và không điển hình.
- Ấn đau điểm Mac Burney.
- Nôn thường xuất hiện muộn hơn, có khi nhầm với triệu chứng nôn nghén trong giai đoạn đầu của thai kỳ.
- Khám âm đạo: Tử cung lớn tương ứng tuổi thai,
- Túi cùng Douglas ấn đau.
Triệu chứng kèm theo:
- Đi kèm theo biểu hiện đau ruột thừa thường là một số triệu chứng của rối loạn tiêu hóa.
- Các biểu hiện đa dạng như nôn, buồn nôn, tiêu chảy, ăn uống kém.
- Thai phụ mệt mỏi, xanh xao, đôi khi có viêm bàng quang hay đường niệu có vấn đề.
Điểm khác biệt:
- Đau: Dấu hiệu này đôi khi bị sai lệch do tùy vào kích thước thai, ruột thừa có thể bị dịch chuyển. Vì thế vị trí đau không còn điển hình mà rất đa dạng. Bệnh nhân có thể đau khắp hông phải, hạ sườn phải hoặc thậm chí đau sau lưng. Thường ở cao hơn vị trí bình thường, như trên mào chậu, có khi vùng hạ sườn phải. Cơn đau quặn bụng càng lúc càng nặng nề hơn.
3. Các bước cần chuẩn bị trước khi thăm khám
Nếu bạn có đau bụng bất thường, khác với cơn gò, hãy đến khám bác sĩ chuyên khoa.
Các bước cần chuẩn bị:
3.1. Giữ bình tĩnh và chuẩn bị đến bác sĩ
- Việc đi khám bệnh, nhất là trong những trường hợp căng thẳng như thế này có thể khiến bạn lo âu và hồi hộp.
- Tốt nhất bạn nên đến gặp bác sĩ ở phòng cấp cứu. Viêm ruột thừa phải được xử lý khẩn cấp, do đó bạn nên đến bệnh viện, nơi có đủ điều kiện xét nghiệm nhanh chóng.
3.2. Không dùng thuốc giảm đau, hạ sốt
- Hiện tượng đau là một trong số ít những dấu hiệu để bác sĩ chẩn đoán viêm ruột thừa cấp khi mang thai, do đó việc uống thuốc giảm đau có thể gây bất lợi. Ngoài ra việc dung thuốc hạ sốt cũng làm lu mờ triệu chứng.
3.3. Không ăn uống
- Khi bị viêm ruột thừa, hầu như mọi người đều đến phòng cấp cứu, do đó bạn sẽ không phải chờ lâu.
- Việc nhịn ăn uống là quan trọng vì một số kỹ thuật thăm khám của bác sĩ đòi hỏi dạ dày rỗng. Hơn nữa việc nhịn ăn cũng giúp làm nhẹ đường tiêu hóa và giảm nguy cơ tai biến nếu thực hiện gây mê, phẫu thuật.
3.4. Kiểm tra xung quanh bụng
- Bác sĩ có thể thực hiện nhiều kỹ thuật thăm khám để xác định nguyên nhân đau bụng và liệu có phải viêm ruột thừa hay không.
- Các kỹ thuật này có thể bao gồm ấn xung quanh bụng để đoán ra các vùng đau, gõ và thử “phản ứng dội”.
- Cuộc thăm khám có vẻ rườm rà và mất thời gian, nhưng bạn cần biết rằng các thao tác đó là cần thiết để bác sĩ đoán được chính xác điều gì đang xảy ra.
3.5. Hợp tác cùng bác sĩ khám bệnh
- Khi khám, bác sĩ đôi khi có những nghiệm pháp xác định chẩn đoán. Các nghiệm pháp này cần được thực hiện dưới sự hợp tác của bạn.
3.6. Sẵn sàng thăm khám trực tràng và âm đạo
- Mặc dù việc thăm khám trực tràng không liên quan trực tiếp đến việc chẩn đoán bệnh viêm ruột thừa. Nhưng việc thực hiện thăm khám này để loại trừ các tình trạng khác có thể xảy ra. Do đó bạn không nên ngạc nhiên khi bác sĩ thăm khám trực tràng.
- Khi khám, các bác sĩ sẽ kiểm tra luôn cả âm đạo, vùng túi cùng.
4. Xét nghiệm y khoa chẩn đoán
Cũng như mọi bệnh lý khác, việc chẩn đoán chính xác bệnh cần kết hợp các biện pháp chẩn đoán xét nghiệm khác.
Một số xét nghiệm thường dùng bao gồm:
4.1. Xét nghiệm máu
- Số lượng bạch cầu thường gia tăng trong trường hợp viêm ruột thừa. Tăng đặc trưng với lượng bạch cầu Neutrophil.
- Tuy nhiên, do sinh lý, ở phụ nữ mang thai thường có lượng bạch cầu khác với người bình thường. Lượng bạch cầu có thể giảm dưới 4K/ul, có thể tang cao trên 14k/uL. Do đó, phụ nữ mang thai cần thực hiện xét nghiệm máu để xác định số lượng bạch cầu.
- Đây là một xét nghiệm có giá trị tham khảo khá tốt.
4.2. Xét nghiệm nước tiểu
- Viêm ruột thừa sẽ dẫn đến nhiễm trùng đường tiết niệu.
- 70-89% những bà mẹ đang mang thai thực tế đều có bất thường nước tiểu không triệu chứng. Điều này là do sự thay đổi hormone trong lúc mang thai. Dịch nhờn và các chất tiết ở âm đạo không thường xuyên.
- Nơi đây không còn là hàng rào chắn vi khuẩn tự nhiên nữa. Do dó xét nghiệm này thực sự không chuẩn sát và chỉ có giá trị tham khảo.
4.3. Phương pháp siêu âm
- Siêu âm được khuyến nghị sử dụng nhiều nhất trong việc chẩn đoán viêm ruột thừa ở phụ nữ mang thai.
- Phương pháp siêu âm thường phát hiện chính xác hầu hết các trường hợp viêm ruột thừa.
4.4. Xét nghiệm hình ảnh khác
- Mọi phương pháp khảo sát hình ảnh khác sẽ phức tạp do sự phát triển của bào thai khiến cho việc quan sát ruột thừa trở nên khó khăn.
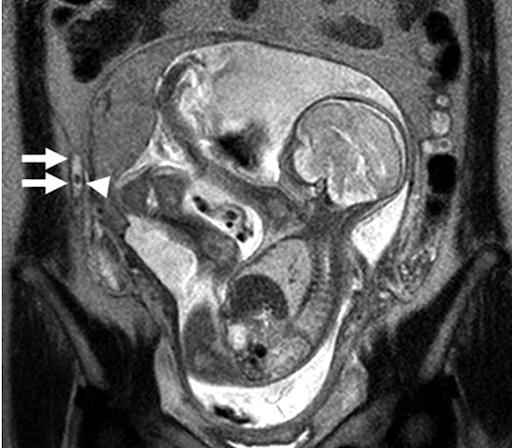
- Trong trường hợp này, bác sĩ có thể đề nghị chụp cộng hưởng từ (MRI) để quan sát rõ hơn hiện tượng viêm ruột thừa nếu có.
- MRI: Nếu kết quả siêu âm không giúp đưa ra chẩn đoán xác định thì MRI sẽ được thực hiện. MRI không gây ra nhiều rủi ro hoặc phóng xạ ảnh hưởng đến sức khỏe của mẹ và thai nhi. MRI được đánh giá là phương pháp hình ảnh học chính xác nhất và rất an toàn đối với thai phụ.
4.5. Lưu ý
- Tránh tiếp xúc với tia X khi mang thai.
- Dù gì thì tia X cũng là một tác nhân có thể gây đột biến tế bào.
- Để tránh trường hợp dùng tia X để kiểm tra trong những tháng đầu của thai kì, bác sĩ thường thực hiện Quick-stick. Đó là điều cần thiết để kiểm tra có thai. Điều đó đảm bảo sự an toàn (nếu bệnh nhân có thai) trước khi cho thực hiện các phương pháp hình ảnh học dùng tia X (Xquang, CT-Scan)
Do đó, các thai phụ nếu có biểu hiện đau bụng bất thường, đặc biệt đau ở vùng hố chậu phải, nên đến gặp ngay bác sĩ chuyên khoa. Không nên tự ý dùng thuốc, để được thăm khám, chẩn đoán chính xác và điều trị kịp thời. Tránh ảnh hưởng đến thai kỳ và sức khỏe của cả người mẹ với thai nhi.
5. Phương pháp điều trị viêm ruột thừa cấp khi mang thai
Bác sĩ điều trị luôn cân nhắc bệnh tình này trên hai khía cạnh:
- Đứng về phương diện ngoại khoa: viêm ruột thừa là tình trạng viêm nhiễm. Cần loại bỏ ổ viêm nhiễm để bảo vệ tính mạng người bệnh.
- Về phương diện sản khoa: phải xem xét thời điểm thai kì. Thai đã phát triển đủ lớn chưa. Có phải kết thúc thai kì sớm hay không và các phương án sau khi chấm dứt thai kì.
- Do hai khía cạnh trên, việc điều trị viêm ruột thừa cấp/thai kì khá phức tạp.
Các phương pháp được sử dụng hiện nay:
- Có nhiều phương án được đưa ra.
- Hiện tại có 2 cách điều trị viêm ruột thừa cấp khi mang thai. Đó là sử dụng thuốc kháng sinh và phẫu thuật loại bỏ ruột thừa.
- Tùy vào tình trạng và mong muốn của bệnh nhân mà bác sĩ có thể đưa ra phương pháp điều trị phù hợp.
- Tuy nhiên, cách tốt nhất vẫn là phẫu thuật cắt ruột thừa khi bệnh mới khởi phát. Điều này tốt hơn rất nhiều so với việc chờ đợi bệnh phát triển.
5.1. Sử dụng thuốc kháng sinh
- Thuốc kháng sinh sẽ được chỉ định trong tình trạng viêm nhẹ hoặc không có khả năng chuyển biến tệ đi. Kháng sinh có thể được sử dụng qua đường uống hoặc tiêm tĩnh mạch. Tuy nhiên, tiêm tĩnh mạch sẽ mang lại hiệu quả điều trị tốt hơn.
- Loại kháng sinh phải là loại được lựa chọn và khuyến cáo không gây dọa sanh non hoặc gây ảnh hưởng thai.
- Thực tế, việc điều trị kháng sinh/ bệnh nhân mang thai ở một số trường hợp được ghi nhận là có hiệu quả. Ruột thừa trở lại bình thường trong 10-15% các trường hợp. Tỉ lệ này là khá thấp. Một số báo cáo tại Nga ghi nhận tỉ lệ thành công lên tới 25-37%
Bạn cần lưu ý:
- Đây không phải là phương pháp tối ưu nhất là tỉ lệ thành công là khá thấp.
- Luôn luôn báo cho bác sĩ biết tình trạng cơ thể của người mẹ cũng như tình trạng của thai nhi. Cần phải kiểm tra hàng ngày xét nghiệm máu và siêu âm, theo dõi tình trạng thai nhi và tình trạng nhiễm trùng.
- Đồng thời có những phương án cần thiết để chuyển mổ. Thậm chí có thể chấm dứt thai kì sớm.
5.2. Phẫu thuật cắt ruột thừa
- Nếu bạn đang ở ba tháng đầu hoặc ba tháng cuối của thai kỳ, bác sĩ rất có thể sẽ chỉ định phẫu thuật nội soi để mổ viêm ruột thừa. Đây là một phẫu thuật ít xâm lấn và hạn chế tối đa các biến chứng có thể xảy ra.
- Nếu bạn ở ở ba tháng cuối của thai kỳ, vết mổ có thể sẽ lớn hơn. Lúc này tử cung của người mẹ đã phát triển đến một kích thước nhất định nên sẽ gây ảnh hưởng đến công tác khám và phẫu thuật. Vết mổ ở vùng bụng nếu chuyển sang mổ mở rất đa dạng.
Ở phụ nữ đang mang thai, cơ thể thai phụ luôn trong tình trạng sung huyết. Chính vì vậy các bác sĩ ngoại khoa cũng khá e ngại khi mổ. Đắc biệt là vấn đề cầm máu trong và sau mổ. Nguy cơ chảy máu sau mổ khá cao.
5.3. Các vết mổ thường gặp
Vết mổ vùng hố chậu phải
- Mổ theo đường Mac Burney: Nếu ruột thừa bình thường cũng cần cắt bỏ ruột thừa. Trong quá trình phẫu thuật, cố gắng tránh đụng chạm đến tử cung để giảm nguy cơ gây co bóp tử cung
- Bao giờ bác sĩ cũng phải kiểm tra phần phụ phải xem có bị viêm thứ phát hay không, nhưng không được cắt bỏ để tránh cắt nhầm buồng trứng có hoàng thể thai nghén.
- Nếu là Áp-xe ruột thừa hoặc viêm phúc mạc do ruột thừa vỡ mủ cần mổ cắt bỏ ruột thừa, rửa ổ bụng và dẫn lưu.
- Vết mổ này sẽ tiếp cận ngay vị trí ruột thừa và giải quyết nó nhanh chóng. Vết mổ có thể nằm dọc hoặc nằm ngang. Tuy nhiên, do vấn đề ruột thừa có thể bị đẩy lên cao trong quá trình phát triển của thai, vết mổ này ít được áp dụng. Trừ khi bác sĩ biết chính xác vị trí ruột thừa. Có thể kết hợp siêu âm trong-trước lúc mổ để xác định đường mổ tối ưu.
Đường mổ giữa bụng hay đường mổ ở bụng dưới
- Thực tế, vấn đề được đặt ra. Đối với người bác sĩ sản khoa, việc lựa chọn vết mổ đường dưới rất thẩm mĩ.
- Thậm chí nếu xác định chấm dứt thai kì, bác sĩ có thể thực hiện mổ lấy thai ở đường dưới trước khi thực hiện cắt ruột thừa. Điều này chỉ được đưa ra khi thai đã đủ tháng hoặc đang xảy ra nguy cơ sanh non. Việc chăm sóc sau mổ bạn y như việc chăm sóc thai phụ sau sinh mổ.
- Tuy nhiên sẽ là một bất lợi cực kì nếu bác sĩ ngoại khoa mổ ruột thừa bằng vết mổ bụng đường dưới bụng. Vết mổ đường giữa bụng là lựa chọn tốt hơn, mặc dù về mặc thẩm mỹ là ít hơn. Tuy nhiên ở trường hợp này, đôi khi ta phải ưu tiên sức khỏe hơn là mặt thẩm mỹ. Vết mổ đường giữa được thực hiện là tối ưu.
Vết rạch tử cung
- Nếu có quyết định chấm dứt thai kì, bác sĩ sản có thể thực hiện đồng thời, trước khi mổ cắt ruột thừa. Bác sĩ sản khoa nên lưu ý mổ mở tử cung theo đường dưới hoặc đường dọc giữa.
Điều lưu ý này cần được ghi vào giấy xuất viện và dặn dò kĩ cho thai phụ vì nó có quyết định ảnh hưởng rất nhiều tới lần mang thai sau.
- Đối với vết mổ đường dưới ở tử cung, việc mang thai sau đó được lưu ý như sanh mổ.
- Tuy nhiên nếu đó là vết mổ dọc giữa thân tử cung, mọi chuyện hoàn toàn khác. Nếu có cơ hội mang thai ở lần sau thì đây là một thai kì nguy cơ cao với tỉ lệ dọa sanh non, sanh non và vỡ tử vung có thể xảy ra bất kì lúc nào.
6. Nguy cơ xảy ra khi phẫu thuật
- Đối với bất kì cuộc phẫu thuật nào, bệnh nhân cũng điều phải đối mặt với các nguy cơ chung. Nguy cơ khi gây mê, dị ứngthuốc và phản ứng thuốc được sử dụng sau phẫu thuật.
- Có khoảng 80% phụ nữ sẽ bị co thắt tử cung dẫn đến sinh non sau khi phẫu thuật cắt bỏ ruột thừa. Chỉ có từ 5% đến 14% phụ nữ sẽ sinh con vào đúng thời điểm dự trù sau phẫu thuật. Do đó, việc theo dõi, chăm sóc sau phẫu thuật cắt bỏ ruột thừa là điều vô cùng quan trọng.
- Ngoài ra cần lưu ý để hạn chế sẩy thai, đẻ non trước và sau khi mổ phải cho bệnh nhân dùng thuốc giảm go và Progesterone trong thời gian cần thiết để giúp duy trì cho thai phát triển.
- Sau khi mổ, lưu ý dùng kháng sinh (có thể dựa vào kháng sinh đồ lúc lấy dịch mủ ổ viêm).Một số loại kháng sinh không được chứng minh an toàn đối với hang rào máu thai nhi nhau thai.
- Một số loại kháng sinh như nhóm Quinolone lại được ghi nhận làm biến dạng, dị dạng thai nhi, chậm phát triển hệ cơ xương thai nhi.
7. Phục hồi sau phẫu thuật
- Phẫu thuật cắt bỏ ruột thừa ở phụ nữ mang thai cần được thực hiện một cách cẩn thận. Đa số các trường hợp sẽ được lưu lại bệnh viện để theo dõi ít nhất là một ngày đêm để đảm bảo không có biến chứng xấu có thể xảy ra.
- Phục hồi sau phẫu thuật rất quan trọng cho việc phát triển của thai nhi. Thông thường sau một hoặc hai tuần sau phẫu thuật, người bệnh sẽ có dấu hiệu chuyển dạ, sinh non. Do đó, nghỉ ngơi là điều rất quan trọng để nhanh chóng lành vết thương và hạn chế các biến chứng. Tuy nhiên, người bệnh vẫn nên duy trì một số hoạt động thể chất nhẹ nhàng như đi bộ.
- Tránh nâng vật nặng.
- Ăn uống đầy đủ chất và tái khám đúng hẹn để bác sĩ đảm bảo người bệnh phục hồi đúng cách. Tùy thuộc vào thời điểm phẫu thuật mà người bệnh có thể có thời điểm chuyển dạ sinh con khác nhau. Do đó, hãy chú ý đến các dấu hiệu chuyển dạ để nhanh chóng tìm cách giải quyết. Thông báo cho bác sĩ ngay khi nhận thấy các cơn đau, chảy nước ối hay cảm thấy tử cung đang mở rộng.
Viêm ruột thừa khi mang thai có tỷ lệ là 1/1000 và có thể gây sẩy thai hoặc sinh non. Vì vậy, hãy báo cho bác sĩ ngay khi nhận thấy các dấu hiệu hoặc các biểu hiện khác lạ trong cơ thể.
Lưu ý
- Nếu thai kỳ trên 24 tuần, đặc biệt lưu ý đến các phản ứng của thai nhi với phẫu thuật. Lâm sàng cho thấy có 80% trường hợp phẫu thuật trên thai sẽ gặp các cơn co tử cung và có khoảng 5-14% sinh non.
- Do đó, sau phẫu thuật, thai phụ nên có chế độ chăm sóc theo dõi phù hợp, tuân thủ theo hướng dẫn và chỉ định của bác sĩ điều trị. Tránh ảnh hưởng đến thai kỳ cũng như sức khỏe của cả hai mẹ con.
Việc chẩn đoán và sử lý trường hợp bị viêm ruột thừa cấp khi đang mang thai rất khó khăn và phức tạp. Các bác sĩ luôn luôn cân nhắc các yếu tố lợi và hại trên từng trường hợp nhất định. Thai phụ và gia đình cần tin tưởng và hợp tác với bác sĩ trong các tình huống trên.
Bác sĩ Nguyễn Quang Hiếu
Từ khóa » Chẩn đoán Viêm Ruột Thừa ở Phụ Nữ Có Thai
-
Lưu ý Trong Chẩn đoán Viêm Ruột Thừa ở Bà Bầu - Vinmec
-
Bài Giảng Viêm Ruột Thừa Khi Mang Thai - Dieutri.Vn
-
VIÊM RUỘT THỪA Ở PHỤ NỮ MANG THAI
-
Nhận Biết Dấu Hiệu Sớm Viêm Ruột Thừa Thai Kỳ
-
VIÊM RUỘT THỪA Ở BỆNH NHÂN MANG THAI: LÀM SAO ĐỂ ...
-
[PDF] CA LÂM SÀNG VIÊM RUỘT THỪA TRONG THAI KỲ - Hosrem
-
Bà Bầu Bị đau Ruột Thừa Khi Mang Thai Nên Làm Gì để điều Trị?
-
Nhận Xét Thái độ Xử Trí Sản Khoa Trên Phụ Nữ Có Thai Bị Viêm Ruột Thừa
-
Viêm Ruột Thừa - Rối Loạn Tiêu Hóa - Phiên Bản Dành Cho Chuyên Gia
-
Bệnh Viêm Ruột Thừa Cấp, Mãn Tính: Dấu Hiệu Và điều Trị
-
Cách Xử Lý Khi Bà Bầu Bị Viêm Ruột Thừa - Hello Bacsi
-
Mang Thai Có Mổ Ruột Thừa được Không? | TCI Hospital
-
Viêm Ruột Thừa Khi Mang Thai Có Thể Gây Nhiều Biến Chứng Khó Lường
-
Các Rối Loạn đòi Hỏi Phải Phẫu Thuật Trong Thời Kỳ Mang Thai